Contents
はじめに:看護配置基準とは何か
病院の入院医療には、患者数に応じて必要な医師や看護師の人数を定める「人員配置基準」があります。
その中でも看護配置基準は、患者数に対して何人の看護師を配置すべきかを示したもので、入院基本料の施設基準として厚生労働省が定めています。看護師の配置基準は、病院経営にとっても現場の看護師にとっても非常に重要なテーマです。特に「7対1」「10対1」という言葉は、医療関係者なら一度は耳にしたことがあるでしょう。しかし実際の現場では、この基準を誤解しているケースが少なくありません。たとえば、「7対1ってことは、看護師1人で患者7人まで担当すればいいんですよね?」とか、「各病棟で7対1を満たしていないと算定できないんじゃないですか?」といった声を聞くことがあります。こうした誤解は、現場の不安や混乱を生むだけでなく、場合によっては経営に大きな影響を与えかねません。
本記事では、急性期病棟を例に、「看護配置7対1」「看護配置10対1」という表現が何を意味し、どのように計算・運用されているのかを詳しく解説します。
あわせて、誤解されやすいポイントや具体的な計算例、勤務実績の取り扱いまで順を追って説明します。
なお、本記事の内容は動画でも解説していますので、ぜひあわせてご覧ください。
1. 看護配置基準の制度的背景
看護配置基準は、診療報酬制度の一部として定められています。診療報酬は医療機関の主要な収入源であり、その算定要件の一つに「必要な人員配置」があります。つまり、基準を満たしていなければ高い入院基本料を算定することができず、病院経営に直接打撃を与えます。
特に2000年代以降、「7対1看護配置」が政策的に導入されて以降は、急性期病院の経営戦略の柱となってきました。これは「より手厚い看護体制を整えることで患者の安全と医療の質を担保する」という政策目的が背景にあります。一方で、7対1を満たすには多くの看護師を雇用する必要があり、人件費の高騰という経営リスクも同時に抱えることになります。このジレンマこそが、現在の病院経営の大きな課題のひとつです。
1-1 そもそもの定義:「7対1」「10対1」の定義と誤解
よくある誤解の一つが、**「看護師1人が常に7人の患者を受け持つこと」**だと思ってしまうケースです。しかしこれは正確ではありません。
実際の「7対1看護配置」とは、患者数に対して看護師の勤務時間数が一定の割合以上確保されている状態を指します。つまり「人数」ではなく「時間」で計算される仕組みなのです。
また、**「病棟ごとに基準を満たさなければならない」**という誤解も根強くあります。しかし実際には病棟単位での評価ではなく、同じ入院基本料を届け出ている病棟すべてを合算して計算します。そのため、病棟間での調整も可能です。この点を正しく理解していないと、必要以上に多い人員配置が求められていると誤解されたり、現場に余計なストレスを与える原因になります。
施設基準には次のように記されています。
「当該病棟において、1日に看護を行う看護職員の数は、常時、当該病棟の入院患者の数が10(急性期一般入院料1にあっては7)又はその端数を増すごとに1以上であること。」
誤解されやすいポイント
「常時」について
条文を字面通りに読むと、病棟のあらゆる時間帯でその人数比を維持しなければならないように感じられます。
しかし実際にはそうではなく、1か月単位の勤務実績を勤務時間数で計上し、その値が必要時間数の基準を満たしているかどうかで評価されます。つまり「常時」とは「常に」ではなく、「一定期間を通じた平均的な配置状況」を意味する言葉です。
「10(または7)又はその端数を増すごとに1人」について
この表現を読むと、患者数が1人増えるごとにすぐ看護職員を追加しなければならないように感じるかもしれません。しかし実務上はそうではなく、より平均的・包括的な考え方で運用されます。
1-2 入院患者の数とは
看護配置の基準を計算する上で重要な要素が「入院患者の数」の理解です。これは「直近過去1年間の1日平均入院患者数」を用いることとされています。
施設基準には次のように記されています。
「入院患者の数」とは、看護師指します。当該日の24時現在、当該病棟に入院中の患者をいい、当該病棟に入院してその日のうちに退院または死亡した者を含みます。
また、同じ看護職員が保険診療と保険外診療の患者を兼務している場合は以下の患者も含めます。
- 正常な妊産婦
- 生母の入院に伴って入院した健康な新生児または乳児
- 人間ドックなどの保険外診療の患者
一方、たとえ入院料を算定していても救急患者として受け入れられ、処置室や手術室など病棟以外で死亡した患者については含めません。
2. 看護配置計算における基本的な考え方
2-1 入院患者の数
看護配置基準を満たしているかどうかは、毎月確認することが求められます。ただし、評価対象となる「入院患者の数」は前述のとおり、直近1年間の延べ入院患者数を延べ日数で割った1日の平均入院患者数を使用し、小数点以下は切り上げます。例えば、2025年8月の基準を判定する場合は2024年8月~2025年7月までの1年間の1日平均患者数を計算し、それが「入院患者の数」となります。
- 直近1年間の延べ入院患者数を集計する
- その期間の延べ日数で割る
- 小数点以下は切り上げる

2-2 勤務時間数の算定方法と「傾斜配置」
看護配置基準においては、必ずしもすべての病棟に均等に看護職員を配置する必要はなく、病棟間での調整(傾斜配置)が可能です。さらに、調整の仕方は病棟間に限らず、**曜日ごとの勤務人数の変動(曜日の傾斜配置)**や、**日勤と夜勤の配置を変える(日中と夜間の傾斜配置)**も認められています。
つまり、瞬間的にどの時間帯・どの病棟も「完全に均等に看護配置を満たす」必要はなく、一定期間(歴月1か月単位)で勤務実績を合算し、基準を満たしているかどうかで評価されます。
傾斜配置の具体例
- 病棟間の傾斜配置:重症患者の多い病棟に日勤看護職員を多めに配置し、比較的安定した病棟は少なめに調整
- 曜日の傾斜配置:入退院が集中する月曜・火曜に多く配置し、比較的落ち着く週末は少なめに調整
- 日中と夜間の傾斜配置:日中は業務が集中するため人数を厚くし、夜間は必要最低限で運用
留意点
- 各病棟の夜勤には必ず看護職員2名以上を配置すること
- 病院全体として、看護職員1人あたりの月平均夜勤時間数が72時間以内であること
このように傾斜配置を活用することで、患者の状態や業務の繁閑に応じた柔軟な看護体制を整え、限られた人員を効率的に活用することが可能となります。
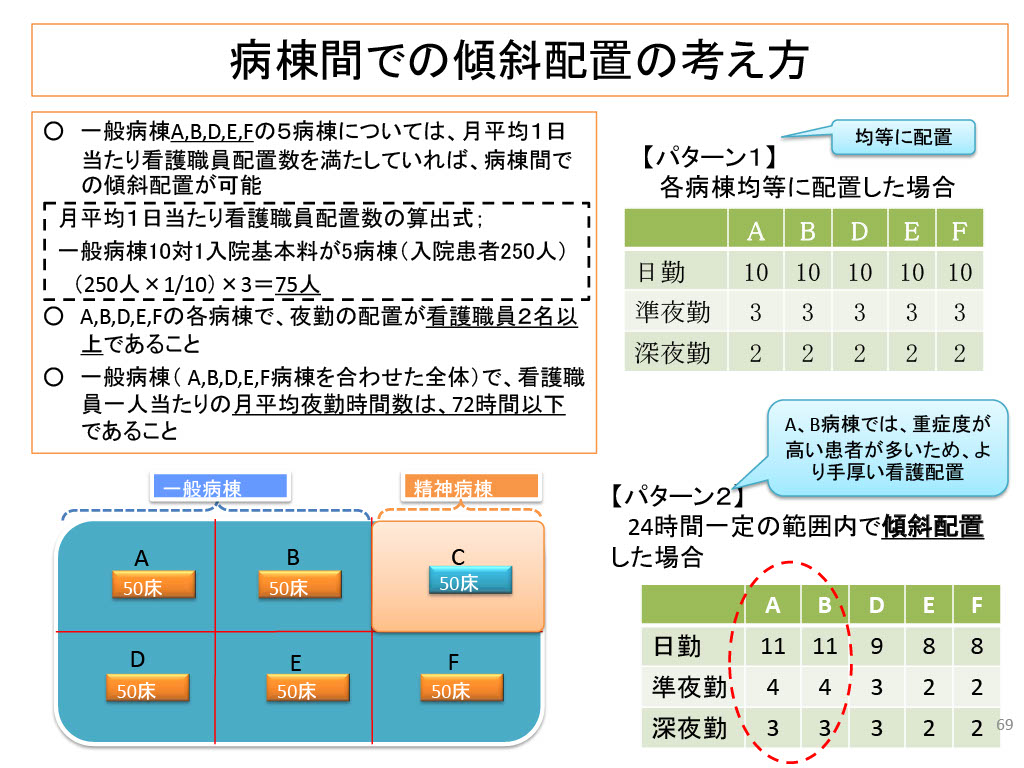
こちらは厚生労働省が示している病棟間での傾斜配置の考え方についてのスライドです。
こちらの例のように、たとえば、5病棟(A・B・D・E・F、合計250床)で同じ入院基本料「10対1入院基本料」を算
配置のイメージ
【パターン1】均等配置:どの病棟も日勤10人、準夜勤3人、深夜勤2人ずつ
【パターン2】傾斜配置:重症患者の多いA・B病棟には日勤を11人、他病棟は9人や8人と少なめに調整。夜間も同様に、A・B病棟には準夜勤4人、深夜勤3人を配置し、他病棟はこれより少ない人数で配置
このように傾斜配置を活用することで、患者の重症度や病棟の特性に応じて人員を柔軟に配分することが可能になります。常に均等である必要はなく、一定期間の勤務実績を合算して評価されるため、曜日ごとの繁閑や日中・夜間の業務量の違いに合わせた配置も認められています。
2-3 勤務時間数の算定方法と「傾斜配置」
現場では次のような誤解が発生することがあります。
誤解①:「夜勤の時間帯に患者数に対して看護師が足りないから基準違反になるのでは?」
→ 実際には勤務時間数の合計で評価するため、各病棟に最小2名が常に配置されていれば基準上は問題なし。
誤解②:「すべての病棟で配置基準を満たしていないと算定できない」
→ 病棟全体での調整可能。
誤解③:「1人あたり7人だから、受け持ち制も7人以内にしなければならない」
→ 配置基準と受け持ち患者数は全く別の話。
こうした誤解を放置しておくと、「病院がルール違反をしているのでは?」という疑念を現場に生み、不必要な摩擦を招いてしまいます。正しく理解するようにしましょう。
3 看護配置の計算方法
- 平均入院患者数の算出:直近1年間の延べ入院患者数÷延べ日数で1日平均入院患者数を求め、端数は切り上げます。
- 必要看護職員数の算定:平均入院患者数を基準となる看護配置数(7または10)で割ります。小数点以下は切り上げます。
- 勤務シフト分の乗算による必要看護職員数:看護師は1日8時間3交代制(24時間)で勤務するため、必要看護職員数に3を掛けます。
- 月間勤務時間数の算出:1人8時間勤務×月の日数で月間の必要時間数を出します。勤務シフト分の乗算による必要看護職員数×8時間×日数=これが基準値(必要勤務時間数)となります
- 実際の看護職員の勤務実績時間がこの基準値を上回っていれば7対1(もしくは10対1)配置基準を満たしていることになります。
3-1 計算例:7対1の場合
-
-
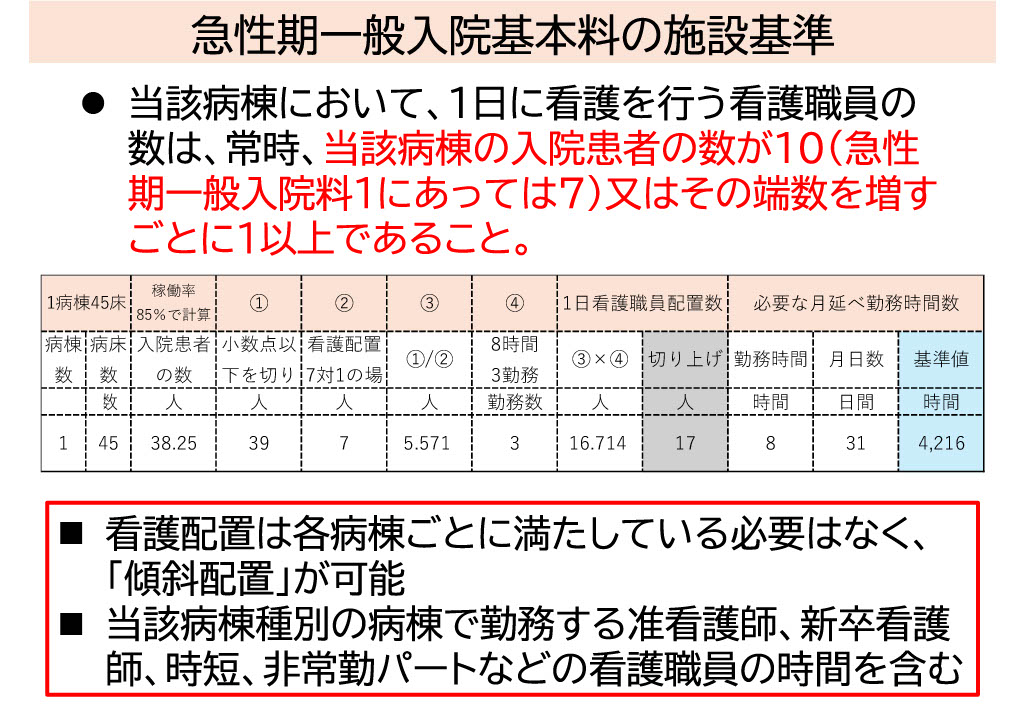
- 例えば、45床の病棟において稼働率を85%と想定した場合、平均入院患者数は45床×0.85=38.25人となり、小数点以下を切り上げて39人となります。
- 7対1基準で必要看護職員数を求めると39人÷7=5.571となります。
- 看護師は3交代制なので5.571人×3=16.714人となりますが、数点以下を切り上げて17人となります。
- この17人が1日8時間×31日間勤務すると、17×8×31=4,216時間がその月に必要な勤務時間数(基準値)となります。
- ここで求めた時間数(基準値)に対し、実際の看護師の勤務実績時間が上回っているかどうかを毎月確認します。
-
3-2 ポイント:人数ではなく勤務時間で評価
看護配置基準の「7対1」や「10対1」は、単純に「必要看護職員数」という頭数で判断するものではなく、勤務時間数に基づいて計算されます。そのため、週4日勤務や時短勤務のパート看護師も、実際の勤務時間に応じて計上されます。最終的には、病棟で勤務した看護職員すべての勤務実績を合算し、その総時間数が事前に算出した「必要勤務時間数」を上回っていれば、その病院は看護配置基準を満たしていると評価されます。
4. 勤務実績計上のルール:算定できる時間と除外すべき時間
看護配置基準を確認する際には、看護職員の勤務実績表に記録される勤務実績時間が非常に重要です。
「勤務実績計上のルール」の主なポイントは次のとおりです。
- 病棟勤務中の休憩時間は勤務時間として計上できる。
- 残業時間は勤務時間に含めない。
- 算定の基準は1日8時間勤務・3交代制であり、残業分は除外される。
- 病棟業務や看護業務に直接関わらない時間(研修・出張・会議・委員会等)は勤務時間に含めない。ただし、通則で定められている以下の活動は勤務時間に計上できる:
-
-
- 入院診療計画
- 院内感染対策
- 医療安全管理
- 褥瘡対策
- 栄養管理
- 身体拘束最小化に関する委員会・研修・チーム活動
-
-
- 申し送り時間(情報引継ぎ)は、
-
-
-
- 「送る側・受ける側双方を勤務時間に含める方法」
- 「送る側は除外し、受ける側のみ含める方法」
いずれかを選択できる。
-
-
- 診療報酬上で求められる各種加算に関する研修等は病棟勤務時間に含めず、別管理とする。
これらのルールに基づいて勤務実績表を作成し、必要時間数を上回る勤務時間が確保されているかを確認することが、看護配置基準を維持するうえで不可欠です。
まとめ:看護配置基準を正しく理解して質の高いケアを
看護配置基準「7対1」「10対1」は、急性期病棟における大切な配置の目安です。
ただし、「7対1看護配置」とは、看護師1人が患者7人を固定で受け持つことを意味するわけではありません。看護師は24時間体制で交代勤務をしており、1つの枠を複数の看護師で分担しています。そのため、実際に1人が受け持つ患者数は、時間帯や状況によって変わってきます。
また、「各病棟ごとに必ず基準を満たさなければならない」というのも誤解です。実際には、同じ入院基本料を届け出ている病棟が複数ある場合、**病棟間で人員を調整し合う「傾斜配置」**が認められています。患者の重症度や病棟の特性に応じて柔軟に配置を工夫しながら、全体として基準を満たすことが可能です。
さらに、勤務実績表に記録される時間の扱いには細かいルールがあります。休憩や申し送り、研修や委員会活動などの取り扱いを正しく理解していないと、調査で指摘を受けることもあります。
つまり、配置基準の本質は「人員の数」ではなく、勤務の実績にあるのです。
制度は今後も診療報酬改定にあわせて見直されていくでしょう。だからこそ、現場の看護師一人ひとりが正しい知識を持ち続けることが大切です。









