Contents
はじめに
いよいよ点数が掲載された短冊が公表されましたので、そちらの情報をもとに、令和8年度 診療報酬改定における「急性期一般入院基本料等」について、詳細な構造をご説明したいと思います。
動画も配信しておりますので、よろしければご覧ください。
【出典】 中央社会保険医療協議会 総会議事次第 「令和8年度診療報酬改定について(答申)」 [厚生労働省:個別改定項目について(いわゆる短冊)]
https://www.mhlw.go.jp/content/10808000/001655176.pdf
今回の急性期病院の改定の骨格を一言で申し上げますと、「入院基本料のベースアップ」「物価対応料の新設」、そして「看護・多職種協働加算の新設」という3つの要素の組み合わせによって、病院様の収益構造が従来とは根本的に大きく変わる、非常に複雑かつ戦略性が求められる改定となっております。
最も特徴的なのは、後述する加算の届出ができるかどうかによって「下位のランクが上位のランクの収益性を凌駕する逆転現象」が発生するという点です。これは従来の診療報酬の考え方からするとかなり異例の設計であり、各病院様にとっては緻密な戦略的判断が求められることになります。

物価高騰への対応と入院基本料のベースアップの全貌
今回の改定における非常に大きな柱の一つが、物価高騰を踏まえた対応です。近年は食材費や光熱費、さらには医療材料費に至るまで、あらゆる費用の負担増加が皆様の頭を悩ませていることと存じます。今回の改定では、これまでの物価高騰による医療機関の皆様の負担増加を重く踏まえ、初診料・再診料等、および入院基本料等について必要な見直しが行われました。
具体的には、急性期一般入院基本料の1から6、そして地域一般入院基本料に至るまで、すべての区分において点数が引き上げられるプラス改定となっております。特に注目すべきは、単なる一律の引き上げではなく、上位の区分になるほど上げ幅が大きくなるという傾斜のついた構造になっている点です。
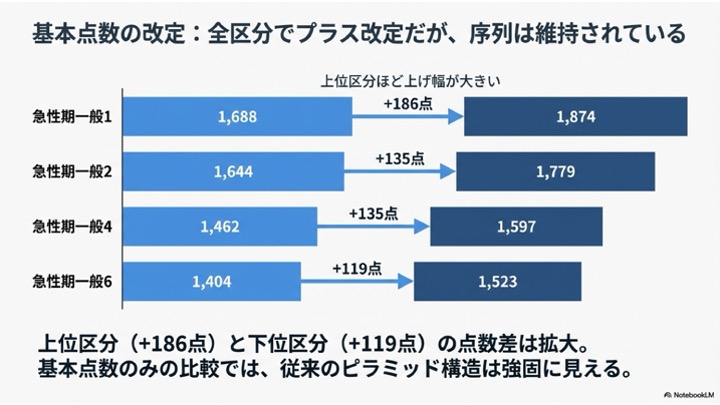
さらにこれに加えて、令和8年度から9年度における物価のさらなる高騰を見据える観点から、それぞれの医療機関が担う医療機能を踏まえつつ、物価高騰に対応した新たな評価として「物価対応料」というものが新設されました。この物価対応料は、施設基準によって点数が変動していく「変動型加算」という位置づけになります。日々皆様を悩ませている高騰にしっかりと対応するための加算であり、令和8年度は一段階目の対応として設定され、令和9年度にはさらに引き上げが想定されているという、2カ年での段階的な設計となっています。
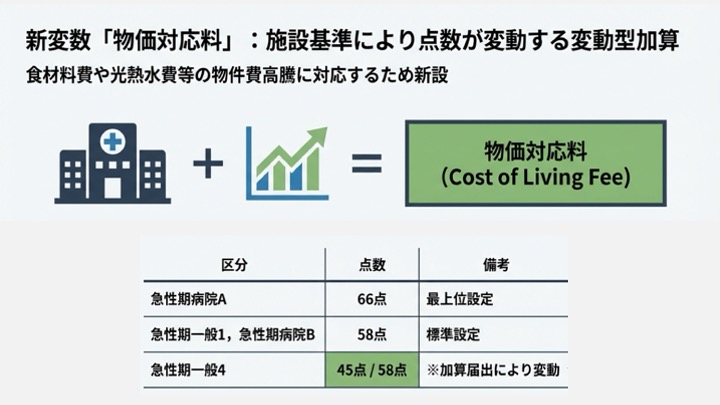
また、後述する急性期一般入院基本料4については、新しい加算を届け出ているかどうかによって、この物価対応料の点数自体が変わるという複層的な構造になっています。同じ入院基本料を届け出ていても収益が変わってくるため、この点は経営シミュレーションの際にしっかりと押さえておく必要があります。
新設「急性期病院一般入院料A・B」と点数設定に隠された意図
今回の短冊を読み解く上で、皆様の目を引くのが、新たな入院料の新設ではないでしょうか。これまで急性期一般入院基本料として数字で区分されていた中に、新たにアルファベットを冠した以下の2つの区分が新設されることになりました。
・急性期病院A一般入院料:1930点
・急性期病院B一般入院料:1643点
ここで多くの皆様がお気づきになるのが、「急性期病院B一般入院料の点数が、非常に低く設定されているのではないか」という点かと思います。なぜこのような低い点数設定になっているのか。その構造を紐解くための重要な鍵となるのが、次にご説明する新設加算の存在なのです。急性期病院Bは単体での評価を目的としたものではなく、加算との組み合わせを前提とした構造であるとご理解ください。
収益構造を劇的に変える最大のゲームチェンジャー「看護・多職種協働加算」
今回の改定において、今後の病院経営の最大のキーファクターとなり、最もインパクトが大きいのが、「多職種が専門性を発揮して、病棟において協働する体制に係る評価」として新設された「看護・多職種協働加算」です。
短冊で発表されたこの加算の点数は、私たちの事前の予想を遥かに超える、非常に大きなインパクトを持つものでした。
・看護・多職種協働加算1(急性期一般入院基本料4で届出可能):277点
・看護・多職種協働加算2(急性期病院B一般入院料で届出可能):255点
私自身、ここまで大きな点数がつくとは正直想定していなかったので、短冊を見たときはなかなか驚きました。この圧倒的に大きな点数規模により、この加算を届け出ることができるか、できないかによって、病院様の収益構造が劇的に変化する仕組みになっています。

下位ランクが上位ランクを凌駕する「逆転現象」のメカニズム
今回の改定の最大のポイントであり、本日のメインテーマとして皆様に最もお伝えしたいのが、この「逆転現象」です。ベースとなる入院基本料、物価対応料、そして戦略的加算である「看護・多職種協働加算」を組み合わせることで、下位のランクの入院料が上位のランクの収益性を凌駕するという現象が発生する構造になっています。
従来は、上位の入院基本料を届け出るほど点数が高く、収益も高いというシンプルな構造でした。各病院様は看護必要度や在院日数などの施設基準をいかに達成して上位区分を維持するかという点に経営努力を集中させれば良かったわけです。ところが今回の改定では、その単純な「上位=高収益」という前提が崩れます。
まず、加算を考慮せずに「基本点数 + 物価対応料」のみで比較した場合、点数は高い順に以下のようになります。
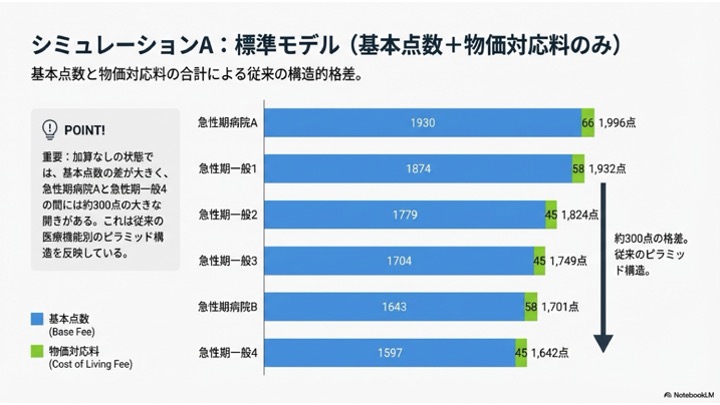
私の事前の予想とは少し違う順番となりましたが、この時点の構成においては、トップクラスの急性期一般入院基本料1と、急性期一般入院基本料4の差は、なんと300点以上も開いています。
しかし、ここに先ほどの「看護・多職種協働加算」の届け出ができるかどうかが加わると、状況が一変します。
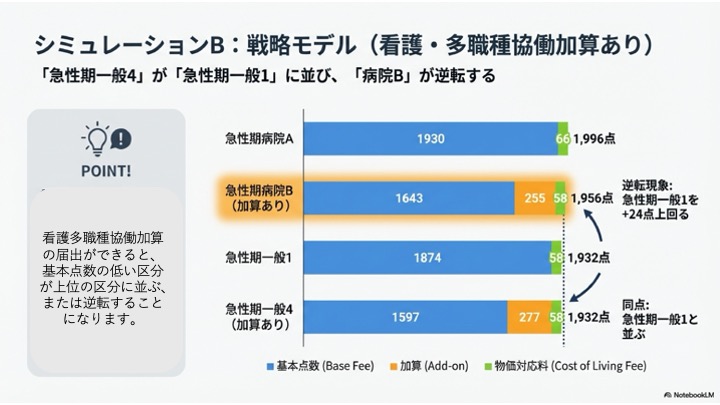
点数が低かった「急性期病院B」がこの加算を届け出ることによって、なんと上位である「急性期一般入院基本料1」よりも高い点数に跳ね上がるという構図になります。さらに驚くべきことに、「急性期一般入院基本料4」がこの看護・多職種協働加算を届け出られると、あの「急性期一般入院基本料1」とほぼ同等、全く同じ点数水準に並ぶのです。これこそが、これまでの診療報酬体系の常識を覆す「逆転現象」の正体です。
各病院様に求められる究極の戦略的選択
この逆転現象の発生により、各病院様は今後の経営戦略を根本から見直す必要に迫られるかもしれません。場合によっては、現在「急性期一般入院基本料2」や「3」を届け出ている病院様が、あえてランクを「急性期一般入院基本料4」に下げてでも、この「看護・多職種協働加算」を狙いに行くという戦略が十分に考え得ます。
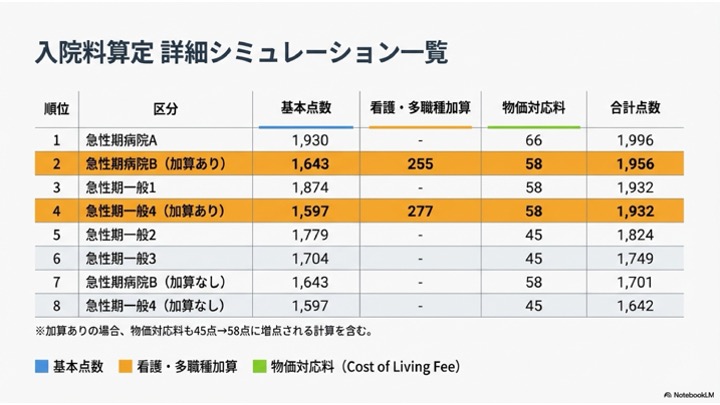
もちろん、現在急性期一般入院基本料2や3を届け出ている皆様にとっては、「急性期病院B」を届け出て、かつ加算を届けられるという形が、増収効果としては最も高い構図になっています。したがって、それぞれの病院様の状況を踏まえて、どの届出を行えるか、どの組み合わせによって最も増収効果の高いポジションを狙っていくかという、非常に緻密な戦略を考えていく必要のある改定となっております。
看護・多職種協働加算を取得するための「3つの高いハードル」
では、その戦略のキーファクターとなる「看護・多職種協働加算」を取得するためには、どのような要件があるのでしょうか。
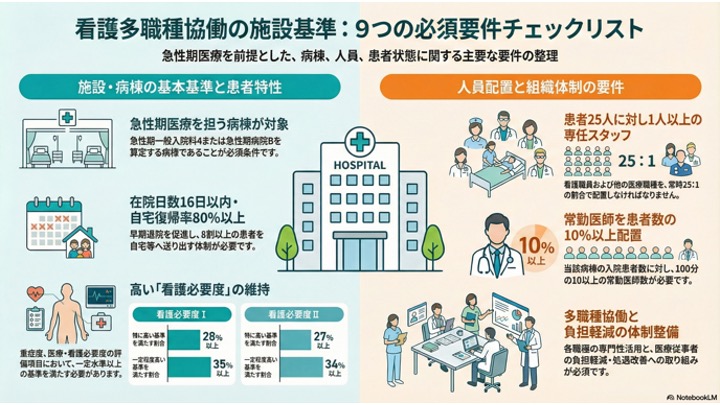
ここには大きく3つのハードルが存在します。
第一のハードルが、「平均在院日数16日以内」という要件です。現在、急性期病院Bの対象となり得る層や、急性期一般入院基本料2においては、平均在院日数は21日以内となっています。これが一気に16日以内へと5日間も短縮されるため、ここをしっかりとクリアしていく体制づくりが必要です。ここが一つ目の関門になってくる病院様は多いのではないかと思います。また、自宅復帰率に関しましても要件がありますが、こちらは地域包括ケア病棟等の在宅復帰率とは計算式が違います。こちらはおそらく多くの病院様にとってはそれほど高いハードルにはならないのではないかと考えております。
第二のハードルが、「多職種配置要件」です。この加算は「看護・多職種協働」という名称の通り、職員をしっかりと配置しなくてはいけません。今回は施設基準で「25対1の多職種配置」を行うことなっておりますので、こちらをクリアしていく必要があります。職員配置の確保は当然ながら経営的負担を伴うため、人員確保の面でのハードルも考慮が必要です。
そして第三のハードルであり、何よりも一番高いハードルになりうるのではないかと率直に感じているのが、「重症度、医療・看護必要度」の基準値です。各病院様のシミュレーション結果が出てみないと私も少し想像が難しい部分ではありますが、パッと短冊を見た感じですと「高いなぁ」という印象を受けました。
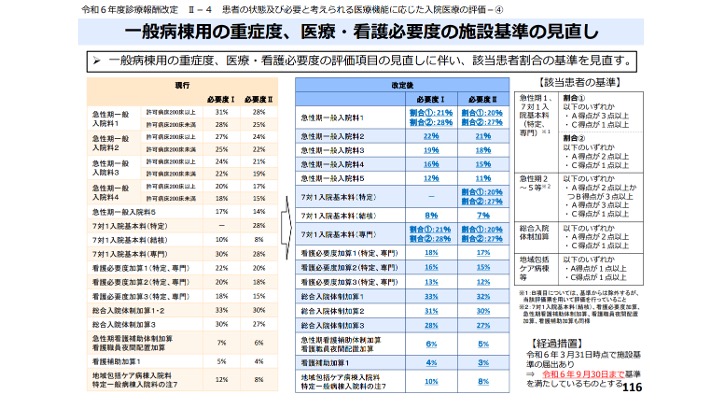
看護・多職種協働加算を届け出るためには、現行の急性期一般入院基本料1で求められているような高い水準の基準が要求されます。具体的には以下の通りです。
・看護必要度Ⅰの場合:割合1が28パーセント、割合2が35パーセント
・看護必要度Ⅱの場合:割合1が27パーセント、割合2が34パーセント
これまで、この高い基準が求められていたのは急性期一般入院基本料1のみでした。急性期一般2や3、あるいは急性期病院Bを届け出ている病院様にとっては、「自分たちには関係ない話」だったわけです。急に割合1や割合2と言われると戸惑うかもしれませんが、おそらくここは前回の診療報酬改定と同じものが適用されるのではないかと思います。
・割合1(まず高い基準):A得点3点以上、もしくはC得点1点以上
・割合2(一定程度高い基準):A得点2点以上、もしくはC得点1点以上
看護・多職種協働加算を取りに行こうとすると、この高い水準を満たすことが必要になってきます。「ハードルが一気に上がった」と感じる病院様も少なくないと思います。
諦めるのはまだ早い!看護必要度を底上げする「2つの救済措置」
この非常に高い基準値を見て、「いやいや、さすがに無理だわ」とすぐに諦めてしまわないでください。今回の改定では、大きく看護必要度の基準の底上げとして、2つの視点で引き上げや措置が行われることになっています。
一つ目が、「評価項目の拡充」です。A項目とC項目に、それぞれ抗悪性腫瘍剤の使用等と、救命等に係る内科的治療に関しての項目が追加になっております。そういった対象患者様がいらっしゃる場合、今よりも点数や割合が上がる可能性があります。なお、B項目につきましても改定が入ってきますので、そちらはまた改めて共有をしていきたいと思います。
そして二つ目が、もう一つ大きなインパクトといいますか、大きく影響を及ぼしてくれる「救急患者応需係数」の導入です。これが今回、意外と大きく効く可能性がある大きな要素です。今、私が短冊を読む限り、この解釈で問題ないかなと思っているのですが、年間の救急搬送の受入件数を用いた計算によって、それぞれ割合1・割合2の看護必要度に数値をプラスすることができるというメカニズムになっています。急性期入院基本料2等の必要度についても同様です。
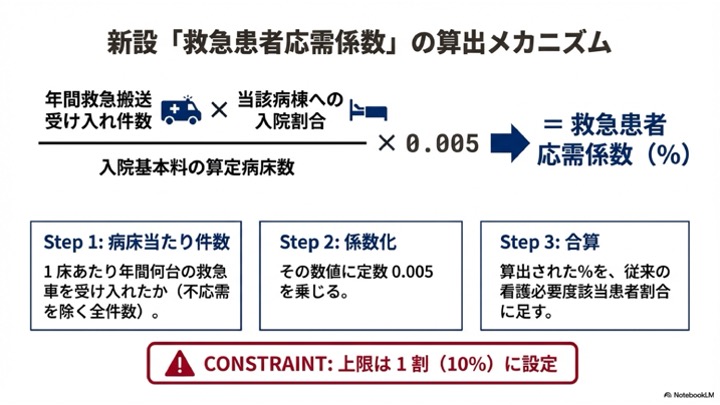
計算式が少しややこしく見えるかもしれませんが、具体例を挙げてご説明します。例えば、年間の救急搬送件数が1000件あったとします。そのうち500件が入院となり、その500件のうち8割である400件が一般病棟に、2割である100件が地域包括ケア病床に直接入院したとします。この場合、急性期病棟にプラスすることのできる救急患者応需係数の計算は、一般病棟への入院割合である80パーセント(0.8)を用いて行います。
(1000件 × 0.8) ÷ 急性期一般入院基本料を届け出ている病床数 × 0.005
この計算で算出された数値を、上限10パーセントまで、今の看護必要度からプラスすることができるのです。
(※現時点で私が解釈している救急患者応需係数の算出メカニズムとなります。制度や算定式の解釈段階であり、確定情報ではない可能性があるため、詳しい情報が出てきた時に解釈等が間違っていたら訂正させていただきます。)
もしかしたら、看護・多職種協働加算の高い基準であっても、年間の救急搬送の受入件数が多い病院様としては、この係数を活用することで基準達成を後押しされ、十分にクリアでき得る可能性はあるのではないかと思います。
今回の改定における病院経営上の戦略的視点
今回の改定は単純な点数引き上げではなく、組み合わせによる収益設計が求められる構造です。各医療機関においては、自院の機能・在院日数・看護必要度・救急受入体制を踏まえ、最適な届出戦略を検討する必要があります。
具体的には、まず自院の現在の平均在院日数が16日以内に届いているかどうかの確認が第一歩です。届いていない場合は、あと何日短縮すれば達成できるかを試算した上で、退院支援の強化や病床運用の見直しで対応できるかを検討してみてください。それは即ち稼働率が下がる可能性があることもしっかり含めて検討してみてください。
次に看護必要度については、現在の割合1・割合2の実績値を確認し、救急搬送件数をもとに応需係数がどれくらいプラスできるかを計算してみることをお勧めします。
さらにですね、実は今回の改定では「総合入院体制加算」と「急性期充実体制加算」が合体されて、「急性期総合体制加算」というものが新設されております。こういった加算も含めて全体像を把握した上で、どの入院基本料を届け出るか、どの加算を取得できるか、これらを総合的にシミュレーションし、自院にとって最大の増収効果が得られる届出の組み合わせを探っていくことが、今後の最重要課題となってきます。
私が支援先の病院様のシミュレーションを進めている中でも、病院ごとに最適解がかなり異なってきています。自院の数字をしっかり把握した上で、複数のシナリオを比較検討することが、今回の改定対応では特に重要になります。今回の改定は、制度理解と戦略設計が極めて重要となる、複雑な診療報酬改定であると言えます。
今後さらに詳細な通知等が出てくると思われるため、また詳しい情報等が出てきましたら共有させていただきます。
最後までご覧いただき、誠にありがとうございました。














