Contents
はじめに
近年、少しずつ耳にするようになった「D to P with N」という言葉ですが、まだ一般的にはなじみのない仕組みかもしれません。このD to P with Nの仕組みは、医師不足や地域格差が深刻化する中で、将来の医療提供のあり方を大きく変えていく可能性を秘めています。本記事では、D to P with Nの基本的な考え方や導入事例、関連する加算の仕組み、そして今後の展望についてわかりやすく解説していきます。
YouTubeでも解説していますので、是非、ご覧ください。
D to P with Nとは何か
D to P with Nとは、「Doctor to Patient with Nurse」の略称で、医師と患者が直接オンラインでつながるのではなく、看護師が患者のそばに同席し、医師との診療をサポートする仕組みを指します。通常のオンライン診療(D to P)では、患者と医師がそれぞれ自宅や診察室からパソコンやスマートフォンを通じてやり取りを行いますが、この形態では患者自身が端末を操作する必要があり、特に高齢者にとってはハードルが高い場合もあります。
その点、D to P with Nでは、看護師や訪問看護師が患者のもとに訪問し(もしくは診療所に来た患者の)、医師とのオンライン診療を橋渡しします。機器の操作やバイタル測定、必要な身体診察の補助などを行うことで、患者は安心して診療を受けられますし、医師も遠隔から、より精度の高い判断が可能になります。
実際の活用事例
現在、この仕組みは離島や山間部など医師が常勤できない僻地医療の現場で活用され始めています 。例えば離島の診療所では、看護師が常駐し、島外の基幹病院の医師とつなぐことで日常診療をカバーする事例があります。患者にとっては、わざわざ船や車で長時間移動して大病院を受診しなくても、自分の住む地域で診療を受けられるという大きなメリットがあります。
また、医師側にとっても、限られた人的資源を有効に活用できる点が魅力です。例えば専門医が不足している地域において、遠隔での相談や診療が可能になれば、患者の医療水準を一定程度担保することができます。
関連する診療報酬加算
D to P with Nに関連して導入されているのが「看護師等遠隔診療補助加算」です。これは、オンライン診療において看護師などが現場で患者の支援を行った場合に評価される仕組みです。つまり、ただ機器を使って医師と患者をつなぐだけでなく、看護師が関与することで診療の安全性と質を高めていることを診療報酬として認めているのです 。
このような加算の存在は、D to P with Nの普及を後押しする大きな要素となっています。診療報酬によって制度的に裏付けられることで、病院や診療所も導入に踏み切りやすくなります。
患者側の状況とハードル
もちろん、課題がないわけではありません。患者の側からすると、オンライン診療そのものへの不安や抵抗感は依然として根強く残っています。「顔を見て診てもらわないと安心できない」「機械の操作が難しい」といった声は少なくありません 。
しかし、D to P with Nはこの不安を和らげる仕組みでもあります。看護師が隣にいてサポートしてくれるため、患者は診療そのものに集中でき、機械操作の不安を感じる必要がありません。また、診療後に看護師から補足説明や生活指導を受けられることで、理解度や納得感も高まります。
オンライン診療を受けた人々の実感と課題
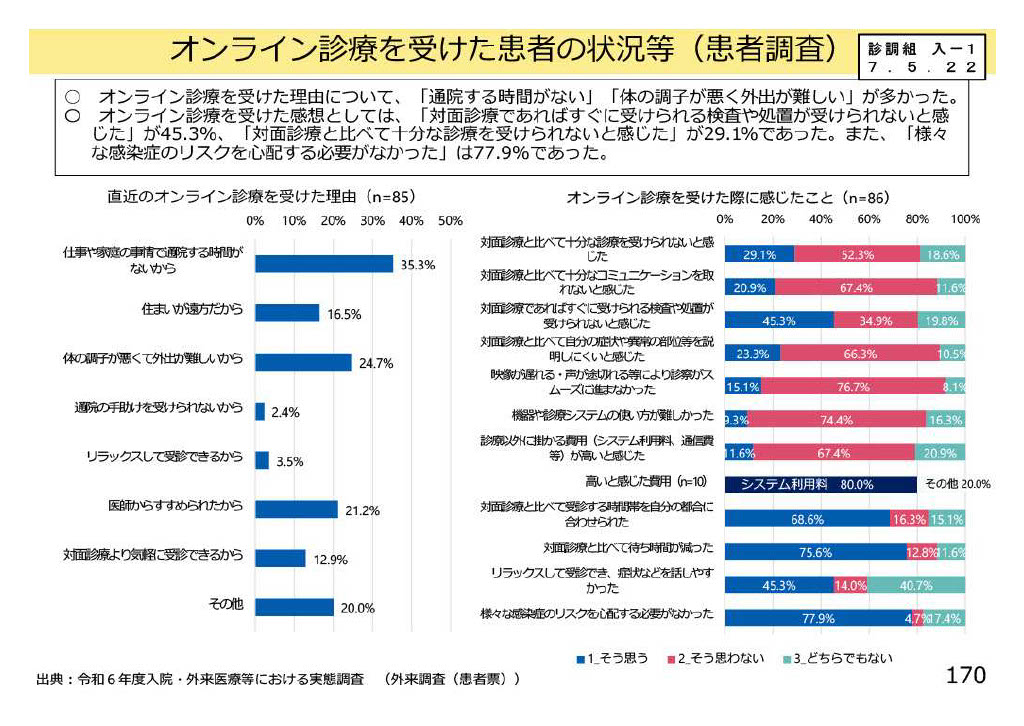
厚労省の調査では、オンライン診療を受けた患者の声を見てみると、そこには生活上の切実な事情や医療への期待が浮かび上がっています。利用理由として多かったのは、「仕事や家庭の事情で通院する時間がない」(35.3%)、「体調が悪く外出が難しい」(24.7%)といった、日常生活との両立や体力的な負担に直結するものでした。また「住まいが遠方だから」(16.5%)、「医師から勧められたから」(21.2%)といった声も一定数あり、地理的条件や医療者からの提案もオンライン診療を選ぶきっかけになっていることが分かります。
一方で、受診後の感想には課題も見えます。「対面診療と比べて十分な検査や処置が受けられないと感じた」(29.1%)、「映像や音声の通信環境に不安があった」(15.1%)など、診療の質やシステム面への懸念が依然として残っています。しかし同時に、「感染症のリスクを心配しなくてよかった」(77.9%)、「待ち時間が短縮できた」(75.6%)、「家で受診できて気持ちが楽だった」(45.3%)といった肯定的な意見も多く挙がっていました。
つまり患者は、通院負担の軽減や感染リスクの回避といった利便性に強いメリットを感じながらも、対面と比べた安心感や診療の充実度にはまだ不安を抱えているのです。こうした声は、今後オンライン診療やD to P with Nを広げていく上で、医療者側がどこに力を入れるべきかを示す重要なヒントになります。
「やっぱり対面が安心」――オンライン診療に踏み出せない患者の声
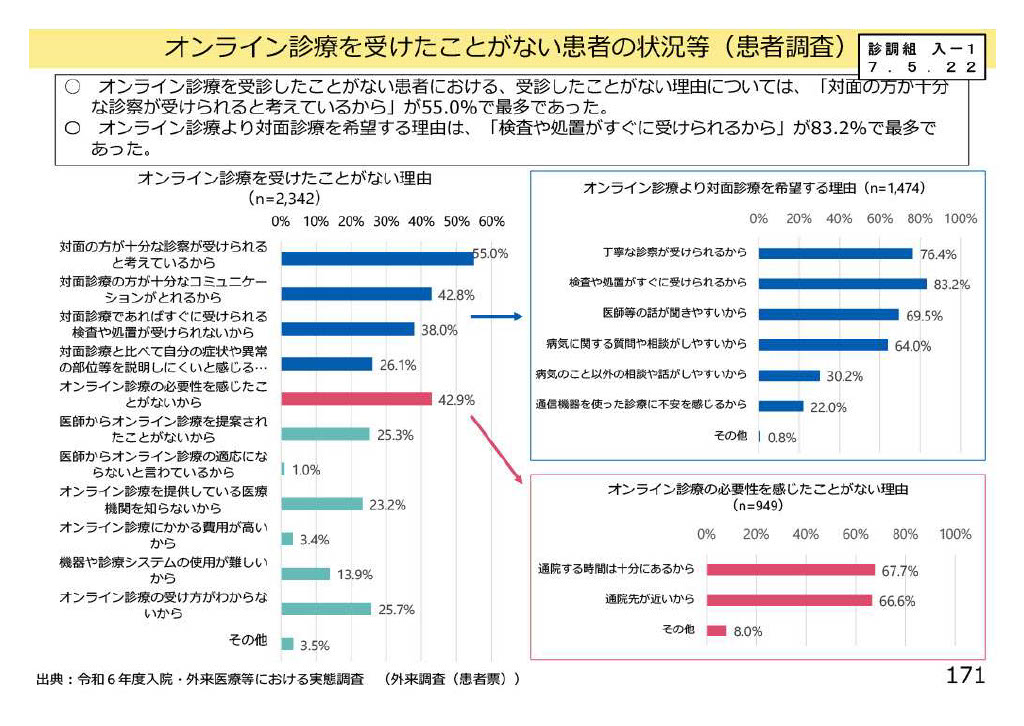
一方で、まだオンライン診療を受けたことがない患者に目を向けると、そこには根強い“対面志向”が浮かび上がります。調査によれば、その理由の最多は「対面の方が十分な診察が受けられると考えているから」(55.0%)で、次いで「対面診療の方が十分なコミュニケーションがとれるから」(42.8%)、「検査や処置がすぐに受けられないと不安だから」(38.0%)と続いています。つまり患者は「診てもらえる範囲の広さ」と「安心できるやり取り」にこそ価値を置いているのです。
また、オンライン診療を選ばなかった理由の一つとして「医師から勧められたことがないから」(42.9%)という回答も目立ちます。患者にとって、医師の後押しや説明が利用の大きなきっかけになることを示唆しています。さらに「システムの使い方が難しそう」「必要性が分からない」といった声も一定数あり、技術的なハードルや理解不足も依然として課題です。
加えて、オンライン診療より対面を望む理由としては、「検査や処置がすぐ受けられるから」(83.2%)、「丁寧な診察が受けられるから」(76.4%)、「医師の話が理解しやすいから」(69.5%)といった実利的・心理的な安心感が強調されています。患者は必ずしもオンライン診療を否定しているのではなく、「もし自分にとって必要性が高ければ利用するかもしれないが、現状では対面の方が安心できる」と感じているのです。
興味深いのは、「オンライン診療の必要性を感じたことがない」という人の多くが「通院する時間は十分にある」(67.7%)、「病院が近い」(66.6%)と答えている点です。つまり、通院負担が小さい人にとってはオンライン診療の魅力は薄く、逆に負担が大きい人ほど選択肢として現実味を帯びてくるという構図が見えてきます。
こうした調査結果は、オンライン診療の普及に向けて「安心感の担保」「医師からの積極的な説明」「操作性の簡便化」が欠かせないことを示しています。患者が安心して一歩を踏み出せる環境づくりが、今後の大きな課題といえるでしょう。
最後に
D to P with Nは、現時点では主に僻地医療を中心に活用されていますが、将来的には在宅医療や訪問看護の分野にも広がっていく可能性があります 。特に高齢化が進み、通院が困難な患者が増える中で、看護師が家庭を訪問し、その場で医師とつなぐ仕組みは大きな役割を果たすでしょう。また、国としても医師不足の問題に対処するため、この仕組みを積極的に推進していくと考えられます。制度や機器の整備が進めば、患者が「一度試してみよう」と思えるような環境が整い、利用が拡大していくことが予想されます。
D to P with Nは、医師不足や地域格差を背景に生まれた新しい診療スタイルです。看護師が現場で支援することで、患者は安心してオンライン診療を受けられ、医師はより的確な判断を行うことができます。すでに僻地医療では貴重な仕組みとして活用されており、今後は在宅医療や訪問看護の領域でも広がる可能性を秘めています。
患者の尊厳を守り、安心して医療を受けられる社会をつくるために、D to P with Nはこれからさらに注目される仕組みとなるでしょう。







