Contents
はじめに:重症度、医療・看護必要度に関する3つの見直しポイント
本記事は、いよいよ厚生労働省より発表されました、次期診療報酬改定に向けた個別改定項目、いわゆる「短冊」から、「一般病棟用の重症度、医療・看護必要度の見直し」について、ご説明いたします。
今後の病院運営、そして病棟の収益構造に直結する非常に重要なテーマとなりますので、非常に多くの方に注目されていることと思います。
具体的な内容についてご説明していく前に、まずは全体の枠組みからお伝えいたします。今回の改定では、重症度、医療・看護必要度に関して、大きく分けて3つの改定が入ってくることになっております。
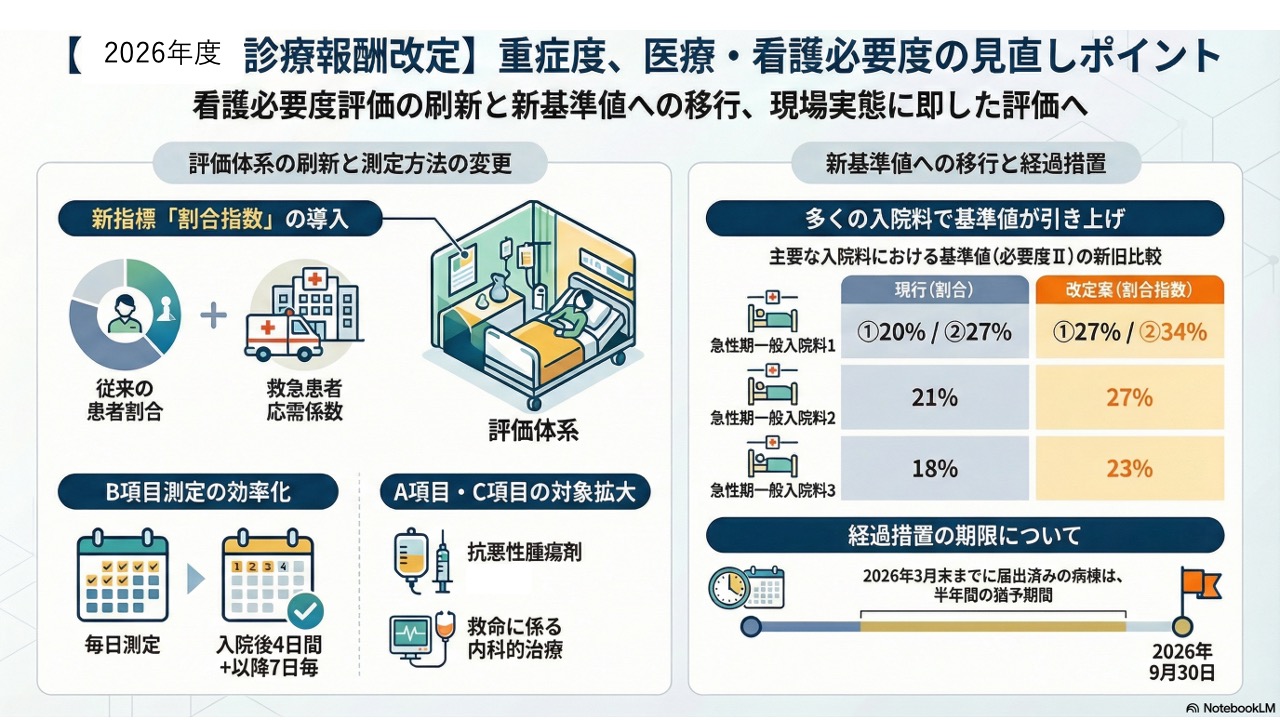
1つ目のポイントは、一般病棟用の重症度、医療・看護必要度における「A項目」および「C項目」に対して、評価の対象となる項目が新たに追加されるという点です。 2つ目のポイントは、重症度、医療・看護必要度の割合に対して、対象病棟における病床あたりの「救急搬送受入件数」等に応じた新たな加算である「救急患者応需係数」が追加されるという点です。 そして3つ目のポイントは、日々の現場の業務負担に大きく関わる「B項目」の測定対象日について、見直しが行われるという点です。
こちらの改定内容について、一つ一つより深く見ていきたいと思います。
動画も配信しておりますので、よろしければご覧ください。
【出典資料】 本動画は、厚生労働省より公表された以下の資料を基に作成しています。
https://www.mhlw.go.jp/content/10808000/001655176.pdf
(中央社会保険医療協議会 総会 資料より)
改定の背景と意図:なぜこの見直しが行われるのか
まず最初に、今回の改定の背景とその意図について触れておきたいと思います。
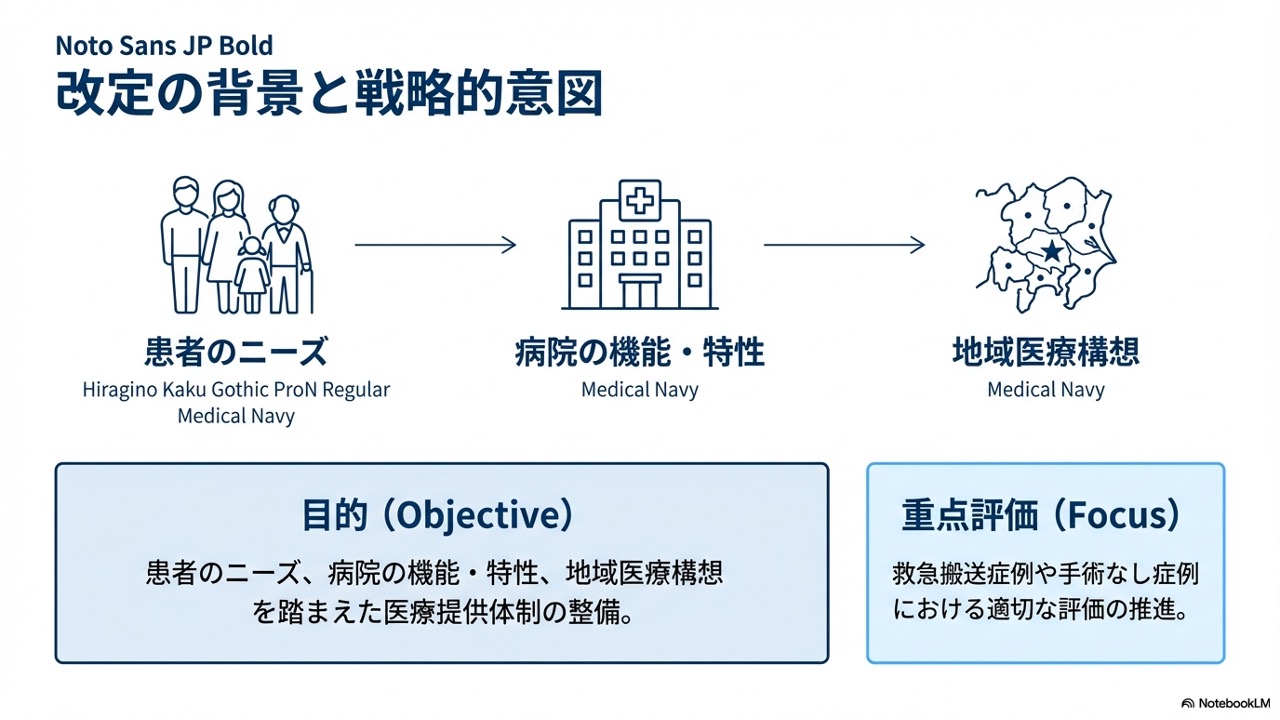
今回の改定は、決して単なる点数や項目の変更ではありません。その根底には、患者さんの多様なニーズ、各病院の機能や特性、そして国が進める地域医療構想を踏まえた上での、適切な医療提供体制の整備を目的としているという強いメッセージがあります。
特に注目すべき背景として、救急搬送症例や、手術なし症例における適切な評価の推進を目的とした改定となっている点が挙げられます。換言いたしますと、これまでの「手術件数が多い病院が有利になりやすかった従来の構造」から、「救急を積極的に受け入れている病院」により光が当たる評価体系への転換を意図しているとも読めるわけです。
つまり、地域でしっかりと救急医療を担っている病院様や、手術を伴わなくても重症な患者様を受け入れている病院様の努力を、より適正に評価しようという方向性が明確に示されていると言えるでしょう。
変更点1:A項目・C項目の対象項目追加と基準値の大幅引き上げ
それでは、具体的な変更点の1つ目を見ていきましょう。一番大きな変更点としては、A項目とC項目に対象となる項目が追加になるということです。具体的には、抗悪性腫瘍剤の使用と、救命等に係る内科的治療の2つの項目が新たに追加されます。

これまで手術系の処置に偏りがちだったC項目の評価が、内科的治療にも広がるという大きな意義があります。化学療法を実施している患者様や、救命的な内科処置を必要とする患者様が多い病棟では、この項目追加によって今よりも看護必要度の実績値が上がる可能性があります。 ぜひ自院の患者構成を改めて確認し、これらの新規追加項目に該当する患者様がどれくらいいるかを試算しておくことを強くお勧めいたします。がん治療に注力している病院様や、内科救急の受け入れが多い病院様は、特に恩恵を受けやすいと考えられます。逆に外科中心で救急の受け入れが少ない病院様にとっては、この追加項目の恩恵はそれほど大きくない可能性もありますので、自院の状況に合わせて冷静にご判断いただければと思います。
そして、これらの変更、ならびに後述する様々な見直しに伴いまして、それぞれの入院基本料における看護必要度の基準値が、全体的に大幅に引き上がる予定となっております。 具体的な数字を見ていきますと、急性期一般入院基本料1では現行、看護必要度2におきまして割合1が20%、割合2が27%となっております。これが改定後には、割合1が27%、割合2が34%へと大きく引き上がる予定となっております。 続いて、急性期一般入院基本料2におきましては、現行の21%が、改定後には27%へと引き上がります。さらに、急性期一般入院基本料3につきましても、現行の18%が23%へ引き上がる予定となっております。
このように、各区分において非常に高いハードルが設定されることになります。「こんなに上がるのか」と感じられた病院関係者の方も多いことでしょう。ただし、急激な変化による現場への影響を考慮してか、経過措置が設けられておりまして、この新しい基準値の適用については2026年9月30日までが経過措置期間となっております。この期間中に自院の状況を確認し、対応策を講じていく必要がございます。
変更点2:大注目の新設評価「救急患者応需係数」の導入
今回の診療報酬改定におきまして、重症度、医療・看護必要度が見直しをされる予定となっておりますが、その中でも最大の目玉と言えるのが、この変更点2である「救急患者応需係数」が導入されるという点です。
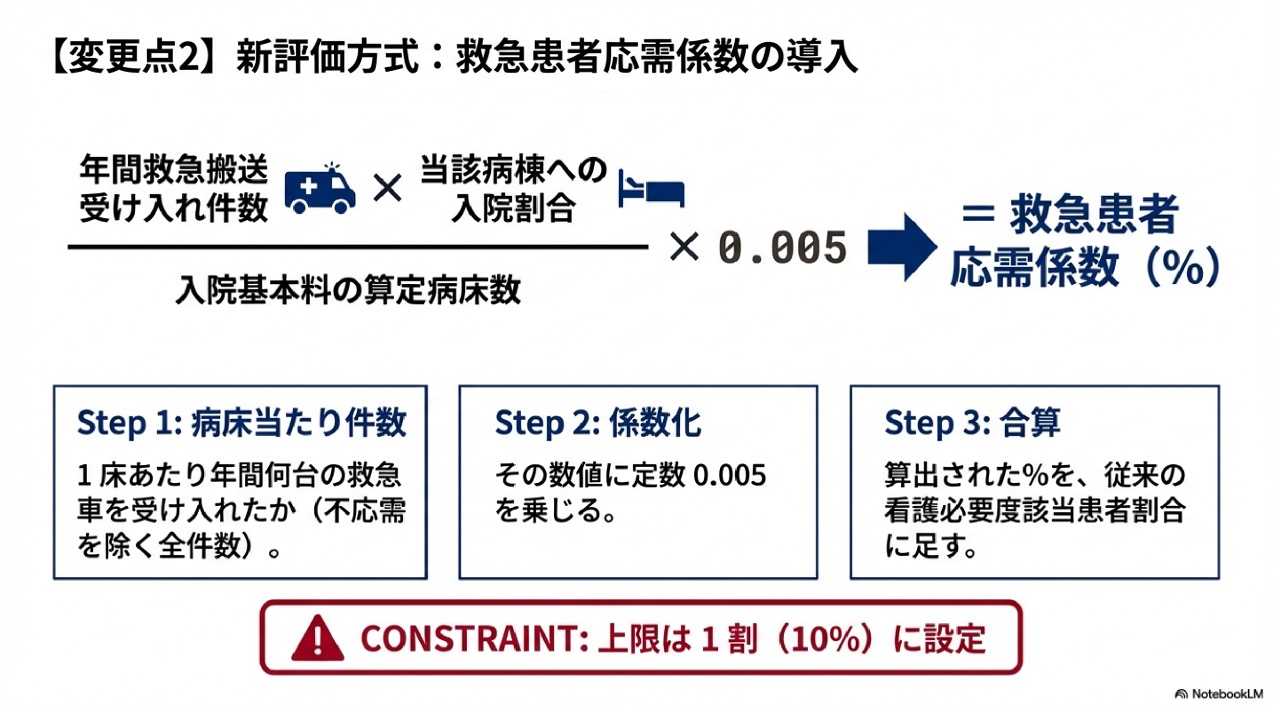
この係数の導入は、病院の収益に非常に大きなインパクトを与える可能性がありますので、その計算メカニズムについて、できる限り丁寧にご説明いたします。この係数を看護必要度の割合に直接プラスできるという仕組みで、救急機能をしっかり担っている病院様にとっては、高い基準値のクリアに向けて強力な後押しとなります。
まず、計算のベースとなるのは、病院全体で年間受け入れている救急搬送件数です。この件数に対して、対象の病棟にどれぐらい入院したのかという「入院割合」をかけます。そして、その算出された数値を、対象の病床の算定病床数で割って、最後にその数字に0.005をかけたものが、最終的な「救急応需係数」となります。なお、加算できる上限は10%と規定されています。
なぜこのような少し複雑な計算式になっているのでしょうか。それは、この病院に搬送された患者さんの数は、必ずしも全てそのまま入院しているわけではないという実態があるからです。さらに、病院様によって急性期病棟や地域包括ケア病床など、複数の機能を持つケアミックスになっている病院様が多く存在します。そのため、そこにそれぞれ入院した患者さんが、どちらの病棟に直接入院したのかという割合を按分するというような考え方になっているようでして、単なる件数ではなく「入院割合」をかけるという仕組みになっているのです。
ここで一つ注意していただきたいポイントがあります。それは、入院割合をかける対象の数字は、入院した件数に対してではなくて、入院していない患者さんも含めた年間の受入件数すべてを対象としているという点です。
文章だけでは少しイメージしづらい部分もあるかと思いますので、ここでシミュレーションをご紹介したいと思います。
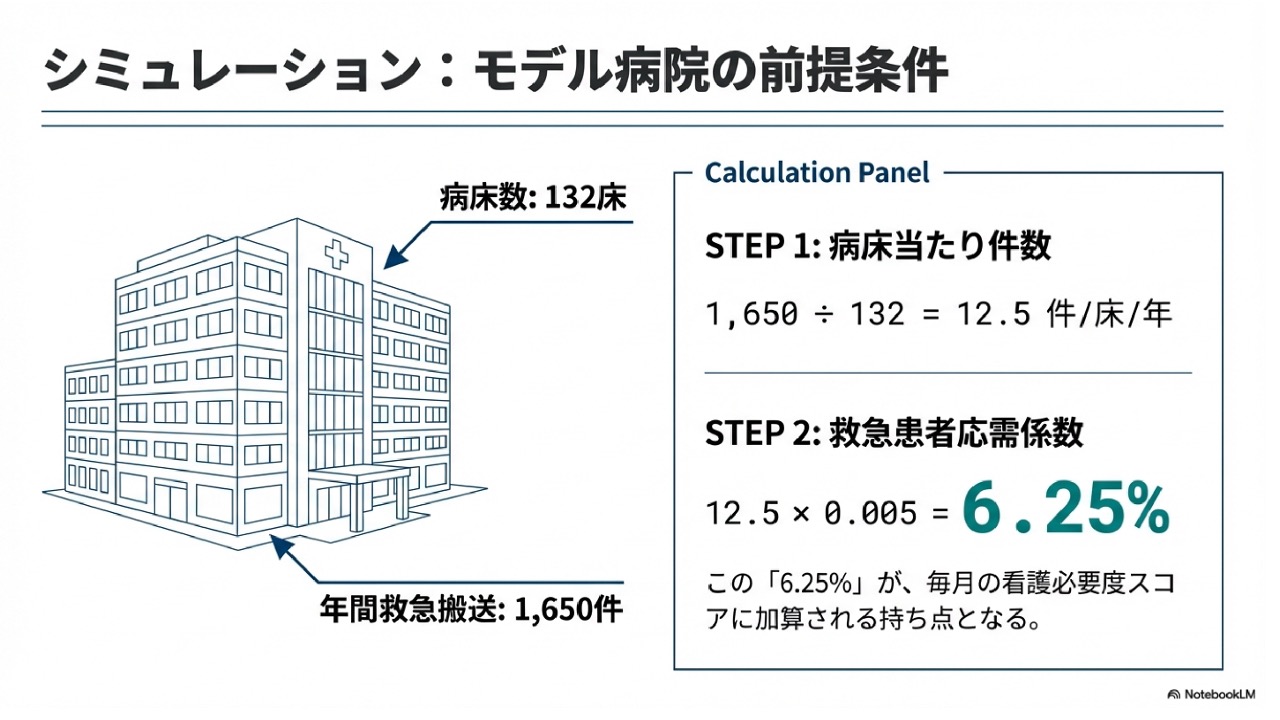
あるモデル病院を前提とした場合で考えてみましょう。このモデル病院では、年間の救急搬送件数が1650件あったとします。そして、例えばそのうち650件の患者さんが、実際に入院したとします。ただ、このモデル病院の場合、少し単純化してお話ししますが、急性期病床でその650件すべてを入院の受け入れをしていたと仮定します。
この場合、先ほどの計算式に当てはめていきますと、入院割合は100%として考えますので、ベースとなる年間救急搬送件数である1650件を、そのまま用いることになります。次に、この1650件を、対象となる病床数で割ります。このモデル病院では、急性期病床が3病棟あって、合計で132床だと仮定した場合、計算式は「1650割る132床」となります。これを計算しますと、答えは「12.5」となります。 そして最後の仕上げとして、この算出された12.5という数字に、規定の係数である「0.005」をかけます。この「12.5かける0.005」で導き出された約0.0625、つまり約6%強という数字が、この病院様の救急応需係数になるということになります。
ケアミックス型の病院様は少し考え方が複雑になりますので、補足しておきます。例えば年間1000件の救急搬送受入のうち800件が入院し、そのうち600件が急性期病棟、200件が地域包括ケア病床に直接入院したとします。この場合、急性期病棟の応需係数を計算する際に使う入院割合は、1000件に対して急性期病棟に入院した600件の割合、すなわち60%を年間受入件数全体にかけることになります。ケアミックス病院様は各病棟の実際の入院振り分けを踏まえてシミュレーションをしてみてください。
このように、この救急応需係数というものが、実際の運用においては比較的大きな点数として加算されることになってくる可能性が高いです。特に、日夜救急医療に尽力され、救急搬送件数を多く受け入れている病院様にとっては、ここの点数として非常に評価が高まる可能性のある、期待の持てる改定となっています。例えば看護必要度2の現在の実績値が22%程度であっても、応需係数で5から6%プラスできれば27%の基準をなんとかクリアできるという計算になってくる病院様もあるはずです。
実際に私が支援先の病院様のシミュレーションを行ってみると、この係数の有無によって基準クリアの可否が変わってくるケースは珍しくありません。救急患者応需係数をまだ試算されていない病院様は、ぜひ自院の救急搬送件数と病床数をもとに計算してみていただければと思います。
変更点3:B項目の運用フロー(定点測定)の改善
そして、変更点の3つ目といたしましては、病棟の看護師の皆様の日々の業務に直結する、B項目の測定の評価フローの見直しです。

現行のルールでは、皆様もご存知の通り、毎日測定しているのがこのB項目ですけれども、改定後はルールが緩和されます。まず入院後4日間は、状態の変化も激しいため、必ずつけなくてはいけないことになっています。しかしその後に関しては、毎日ではなく、1週間に1回でいいということになります。測定日以外の日については、直近の評価で代替可能とする形です。
この見直しにより、現場の記録業務の負担が一定程度軽減されることが期待されますが、重要な条件があります。それは、患者さんの状態に変化があった場合は、直ちに測定を実施することとなっております。状態が落ち着いている場合は週1回でよいものの、変化を見逃さない体制は引き続き求められるということですので、院内でしっかりとルールを整備しておく必要があります。
また、この見直しはあくまで選択肢の一つです。現場の運用として、1週間に1回など間隔が空いてしまうと、かえって管理等が煩雑になり、誰がいつ測定するかの把握が難しくなるため、毎日記録するフローの方がいいということであれば、今まで通り毎日測定することでも差し支えないということになっております。病院様それぞれの事情に合わせた柔軟な運用が可能となる見直しと言えます。
看護・多職種共同加算との連動
前回の記事でもお伝えしている「看護・多職種共同加算」との関連にも触れておきたいと思います。「看護・多職種共同加算」を届け出るためにも、看護必要度の高い基準値を満たすことが条件の一つになっていました。その際に求められる水準は、まさに今回の改定後の急性期一般入院基本料1の基準値と同等です。
つまり、看護・多職種共同加算の取得を狙っている病院様にとっても、今回の看護必要度の改定内容、特に救急患者応需係数と評価項目の拡充は直接的に関わってくるお話になります。「看護・多職種共同加算を届け出たいが、看護必要度の基準を満たせるか不安だ」という病院様は、ぜひ救急患者応需係数を加味したシミュレーションを試みてみてください。今まで基準を満たすのは難しいと思っていた病院様でも、可能性が出てくるケースがあると思います。
また、今回の改定は入院基本料の逆転現象と合わせて考えると、「急性期一般入院基本料4などに下げて加算を取りに行く」という戦略の実現可能性を左右する最大の判断軸が、看護必要度であるということが改めて確認できます。看護必要度の実績値のシミュレーションなしに戦略的な届出判断を行うことはできませんので、ぜひこのタイミングでしっかりと自院の数字を把握しておくことを強くお勧めします。
まとめと今後の展望
以上が、今回の令和8年度診療報酬改定における、一般病棟の重症度、医療・看護必要度の見直し内容の全貌となります。
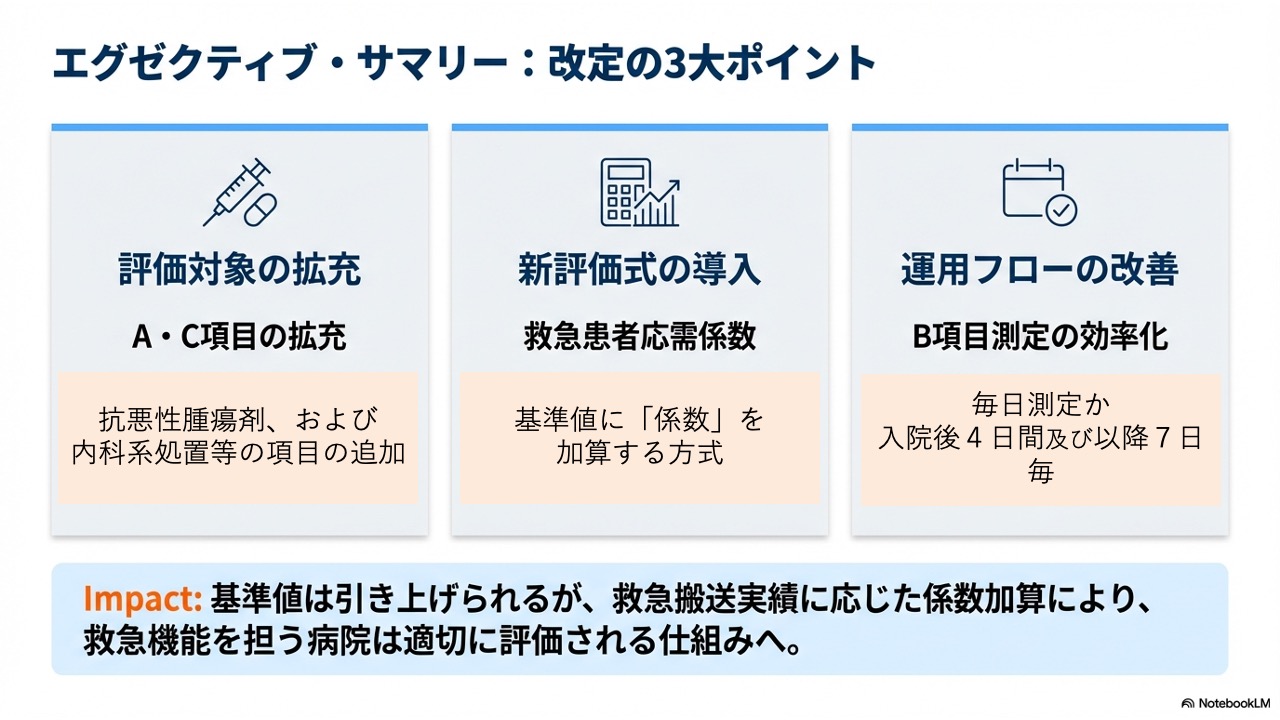
改めて要点を整理いたしますと、A項目・C項目の拡充、救急患者応需係数という新評価式の導入、そしてB項目の運用フローの改善という3つの改定が入ってきます。それぞれの入院基本料の看護必要度の基準値は、前述の通り大幅に引き上げられる予定となっておりますけれども、決して悲観することはありません。この新設される救急患者応需係数が加算されることによって、地域で救急機能をしっかりと担っている病院様が適切に評価される仕組みとなることとなります。自院の強みをしっかりと活かし、正確なシミュレーションを行うことが、今後の病院経営において極めて重要になってくると言えるでしょう。
今のところ私が短冊で読み取る限りは、今回お話しした考え方や計算式で問題ないかなと思っておりますが、もし解釈等に誤りがあった場合には、改めて訂正の動画や記事をアップさせていただくようにいたします。また、3月5日に正式な告示が出る予定になっておりますので、その正確な情報が出てきて私の解釈に誤りがあった場合には、速やかに訂正をさせていただきます。常に最新で正確な情報を皆様にお届けできるよう努めてまいります。
本記事の内容が少しでも皆様の病院経営や実務の参考になれば幸いです。














