Contents
はじめに
令和6年度の診療報酬改定では、一般病棟用の重症度・医療・看護必要度の見直しが行われ、その中でも特に大きな変更点として、急性期一般入院基本料1の評価項目から「B項目」が除外されました。ところが実務の現場では、評価から除外されたにも関わらず、B項目の記録はこれまで通り「毎日、継続して記録すること」が求められています。
つまり、
-
制度上は「使わない項目」
-
実務上は「毎日入力し続けなければならない項目」
という矛盾があり、現場の大きな不満を呼んでいます。すなわち、「国がデータを取得するためだけに、現場だけが余計な負担を強いられている状態」が生まれているのです。
では、こうした“負担だけが残り、評価からは外れた”B項目は、令和8年度の診療報酬改定でどのような扱いへ向かうのでしょうか。
今回の記事では、令和8年度の必要度改定でB項目はどう変わる可能性があるのかを一緒に考えていきます。
動画も配信していますので、よろしければご覧ください。
【出典】
厚生労働省 「入院・外来医療等の調査・評価分科会資料―一般病棟用の重症度、医療・看護必要度 B項目に関する分析」 https://www.mhlw.go.jp/content/12404000/001562994.pdf
B項目とは?
重症度・医療・看護必要度は A・B・Cの3つの項目で構成されています。
そのうち B項目は、「患者の状態と介護度」を評価する項目です。
B項目に含まれるのは、
-
寝返り
-
移乗
-
口腔清潔
-
食事摂取
-
衣服の着脱
-
診療・療養上の指示が通じるか
-
危険行動の有無
といった、患者の日常生活に直結する基本動作です。
いずれも、看護師がどの程度の介助を必要とするかを示す評価” となっています。
このB項目は、令和6年度改定において急性期一般入院基本料1の重症度判定基準から除外されました。
しかし、基準から外れたにもかかわらず、現場では依然として B項目の評価入力が求められている のが実情です。
こうした状況を受け、日本病院会は「重症度・医療・看護必要度の評価基準の見直し」に関する要望書を提出しています。その中では、
-
施設基準の要件ではないにもかかわらず、B項目の評価が義務付けられている
-
その結果、評価のための研修、日々の記録業務、正確性を担保するための定期的な院内確認などが看護職に大きな負担を強いている
といった点が問題として明確に指摘されています。
さらに要望書では、
「施設基準の要件ではない入院料については、B項目の評価を不要とすること」
が求められており、現場の負担軽減と評価項目の妥当性を見直す必要性が提起されています。

重症度・医療・看護必要度の測定に係る負担軽減のこれまでの経緯
重症度・医療・看護必要度の評価方法については、これまでの診療報酬改定において、「看護師の入力負担を軽減する方向」で継続的に見直しが行われてきました。
まず B項目の評価方法については、令和2年度診療報酬改定で大きな見直しがあり、評価が「患者の状態」と「介護の実施」に区分され、詳細な根拠記録を残す必要がなくなったという経緯があります。これにより、従来必要だった根拠確認や記録作業が軽減されました。また A項目・C項目の評価方法についても、手入力を不要とする 「看護必要度Ⅱ」への移行が促進されています。さらに、現在も 「看護必要度Ⅰ」を運用している施設であっても、A項目の一部と、C項目は、レセプト電算処理システム用コードを用いた評価となっており、該当項目については、手入力不要となっています。
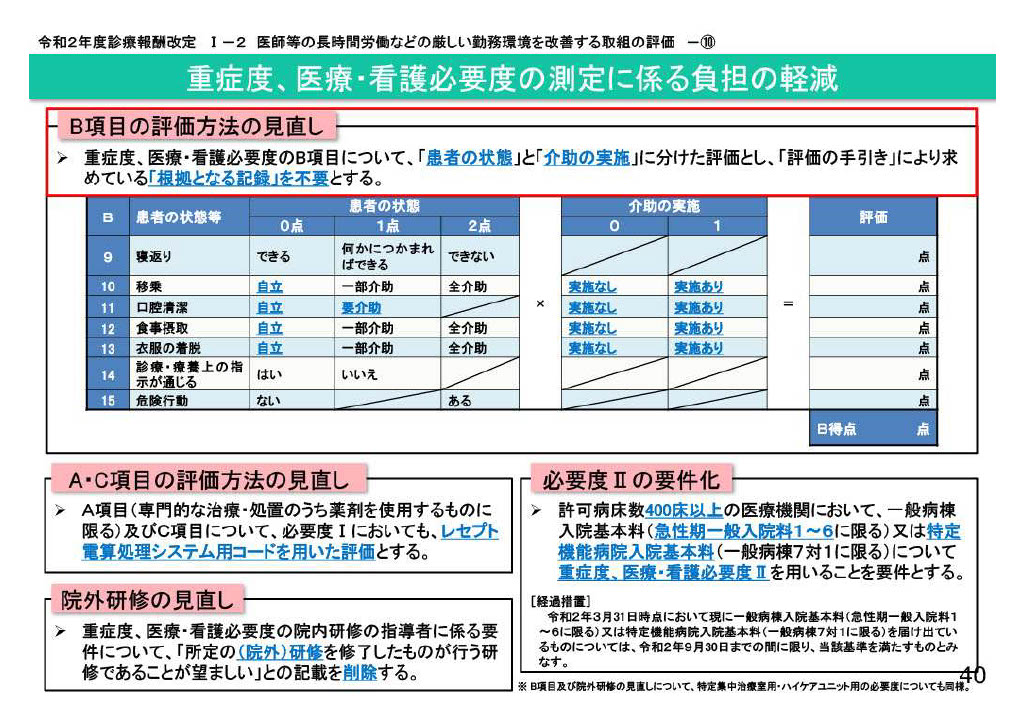
このように、これまでの診療報酬改定では、
“看護必要度の測定負担を限りなく減らす”
という方向性が示されてきました。
しかし令和6年度改定では 急性期一般入院基本料1においてB項目が評価対象外となったにもかかわらず、現場では依然として B項目の毎日の入力だけが残り続けている という、きわめて大きな矛盾が生じています。
看護必要度の記録に関する「現場が感じる課題」
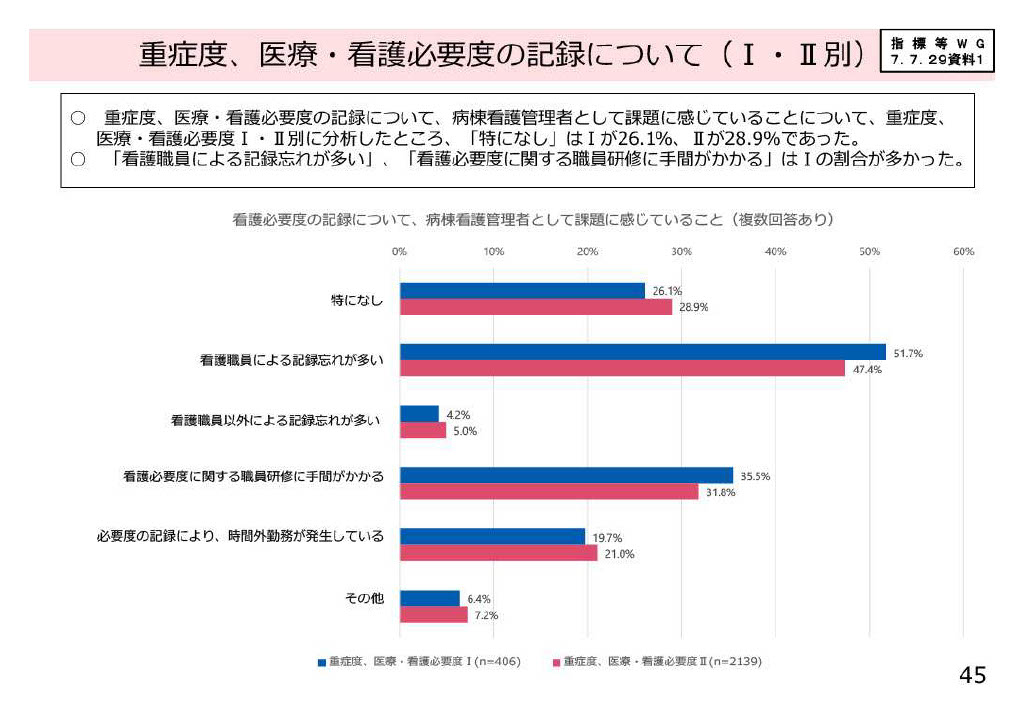
次に、重症度・医療・看護必要度の記録について、看護必要度Ⅰ・Ⅱそれぞれで病棟看護管理者がどのような課題を感じているのかが分析された資料がこちらです。今回の調査では、「特になし」と回答した割合が 看護必要度Ⅰで26.1%、看護必要度Ⅱで28.9% と、約3割弱を占めていますが、一方で、課題を感じていると回答した内容の中で、特に割合が高かったのは次の2点です。
■ 「看護職員による記録忘れが多い」
看護必要度Ⅰで 51.7%、看護必要度Ⅱで 47.4% と、全体の約半数が記録忘れを課題として挙げています。日々の記録件数が多いことに加え、勤務時間帯によって担当者が変わるため、記録漏れが生じやすい構造になっていることが背景にあります。
■ 「看護必要度に関する職員研修に手間がかかる」
看護必要度Ⅰで 35.5%、看護必要度Ⅱで 31.8% が課題と回答しています。B項目を含め、項目ごとの解釈や評価基準にばらつきが生じないよう研修を行う必要があり、特に新人や異動者がいるタイミングでは研修負担が大きくなります。
このように、手入力が残る限り、
-
記録漏れ(ヒューマンエラー)
-
研修にかかる手間(教育コスト)
は、看護必要度運用における主要な課題として残ってしまうのです。
入院初日のB得点の傾向 ― 病棟類型ごとの違いと、共通点
次に、入院初日におけるB項目の得点状況(3点以上の割合)を病棟類型ごとに分析した結果が示されています。
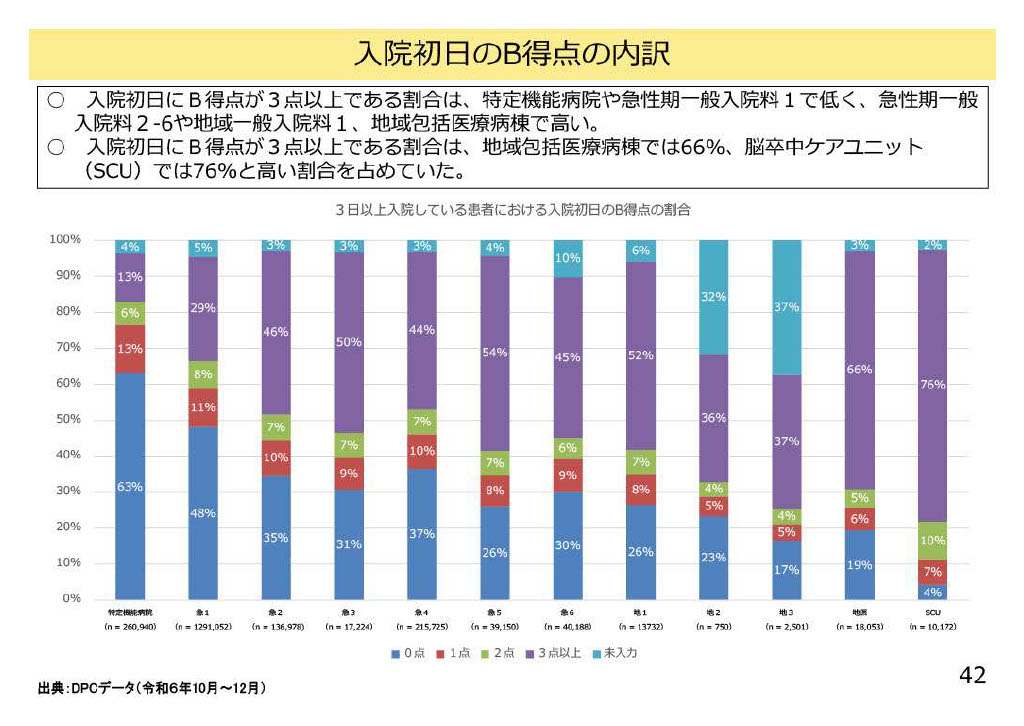
このデータは、令和6年10〜12月のDPCデータをもとに集計されたものです。
■ 特定機能病院・急性期一般入院料1では「B得点が低い」
特定機能病院や急性期一般入院料1では、入院初日にB得点が3点以上の患者割合が非常に低いことがわかります。
-
特定機能病院:13%
-
急性期一般入院料1:29%
高度急性期では、手術・集中治療や医療処置のウェイトが高く、ADL(B項目)が低下した患者よりも、医療的重症度(A・C項目)が高い患者が中心であることが反映されています。
■ 急性期一般入院料2~6、地域包括医療病棟ではB得点3点以上の割合が高い
一方、急性期一般入院料2~6、地域一般入院料1、地域包括医療病棟などでは、入院初日にB得点が3点以上となる患者の割合が明らかに高く、多くの病棟で 45~50%超 を占めています。
特に地域包括ケア病棟入院料では、病棟の施設基準ということもあり、B得点3点以上の割合は66% に達しています。
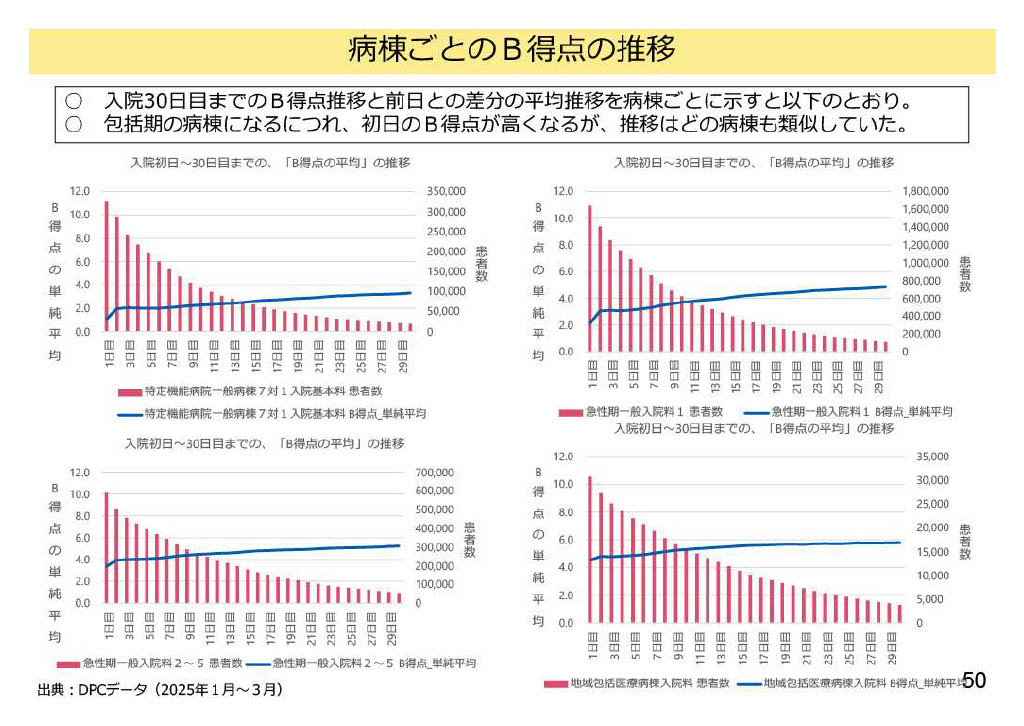
■ 「入院後の推移」はどの病棟も類似
さらに次のグラフを見ると、病棟ごとの入院初日~30日目までの「B得点の推移」には共通した特徴があることが分かります。注目すべきポイントはここで、入院2日目以降~30日目までのB得点推移は、どの病棟でも非常によく似ているということです。
手術症例におけるB得点の推移 ― 術後7日目以降は「ほぼ安定」
次に、手術症例(ここでは骨の手術:C18分類)における B得点の推移 を見ていきます。
■ 手術直後はB得点が大きく上昇する
グラフを見ると、手術日(0日目)にB得点が大きく上昇することが分かります。術後は一時的にADLが大きく低下するため、日常生活動作に対する介助量が一気に増え、B項目が高得点化する典型的なパターンであることが分かります。
■ 術後7日目以降は「ほぼ変化しない」状態に
術後1~6日目までは緩やかに改善傾向が見られるものの、術後7日目以降は、B得点がほぼ横ばいとなり、点数は安定することが分かります。
これはつまり、ADLの大きな変動は術後早期だけであり、7日目以降は急激に変化しにくいというB項目の特性を示しています。
前日との差分(B得点の変化量)を見ても明確
次のグラフでは、前日との差分(B得点がどれだけ動いたか)を示しています。
-
手術日・術後1日目は大きな変動
-
術後2〜6日目は中程度の変動
-
術後7日目以降は、おおむね安定した推移
A項目/C項目の変化とB項目の変化の関係
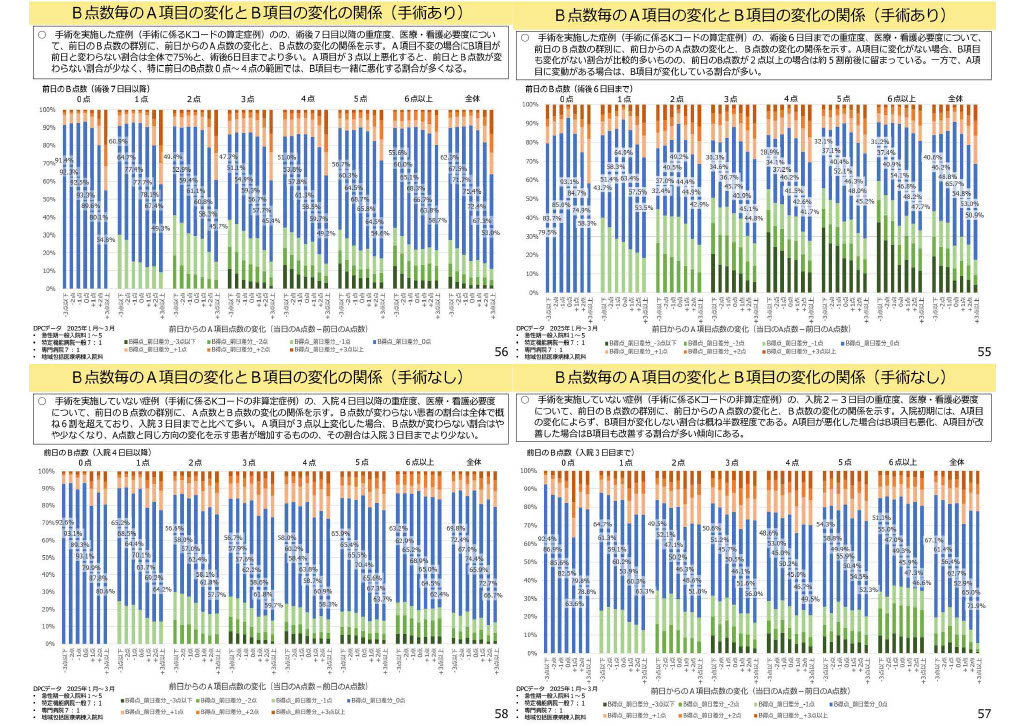
この4枚のグラフが示しているポイントは非常に明確です。
■ 手術・非手術を問わず「一定日数を過ぎるとB項目はほとんど変わらない」
-
非手術症例:入院4日目以降
-
手術症例:術後7日目以降
このタイミングを境に、前日と比べてB項目の点数が変わらない患者が6~7割程度を占めるという傾向が示されています。
これは、入院初期のADLの変化は大きいものの、急性期を過ぎたあとは生活動作(B項目)が安定し、ほとんど動かなくなるという事実を裏付けています。
■ A項目が動かない日は、B項目もほぼ動かない
グラフからは、
-
A項目に変化がない(±0点)日 → B項目も変化しない割合が非常に高いことが読み取れます。
つまり、医療処置が落ち着けば、ADL(B項目)も基本的に変わらなくなるという構造です。
■ A項目が大きく動くと、B項目も同じ方向に変化する
-
A項目が3点以上変化した日 → B項目も「A項目と同方向」に変化する患者の割合が多いという傾向も示されています。
これは、
-
A項目の上昇(悪化) → B項目も悪化(介助量増加)
-
A項目の下降(改善) → B項目も改善(介助量減少)
という “連動関係” が非常に強いことを示します。
分析結果から見える「B点数の構造」
この図は、これまでの分析を踏まえて 「B項目の点数がどのように構成されているか」 を示したイメージ図です。
結論として、B得点は 2つの層が重なって形成されている ことが分かります。
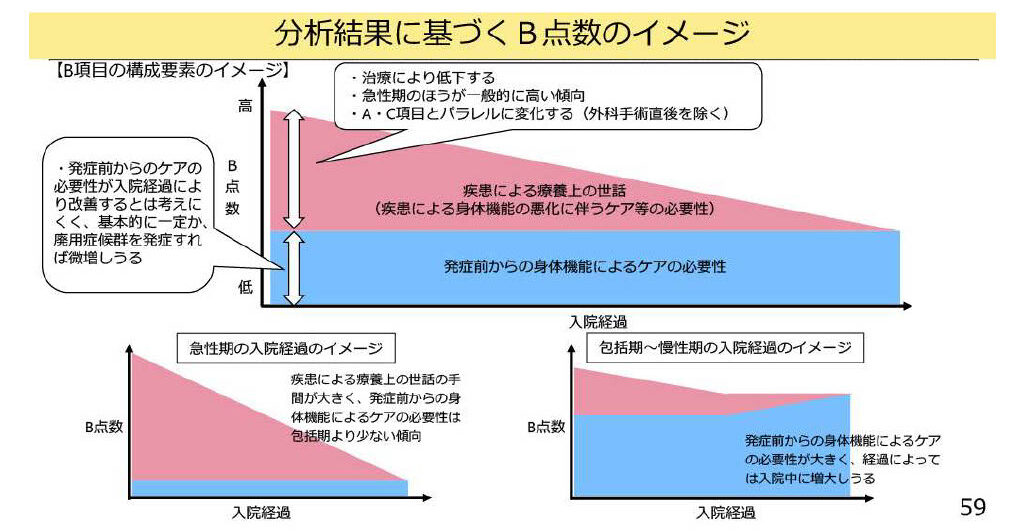
■ 発症前からの身体機能による“変わりにくい層”(青い部分)
まず1つ目は、患者が入院前から持っているADL(生活機能)そのもの です。
-
加齢によるADL低下
-
生活背景(要介護度)
-
慢性疾患による身体機能の制限
これらは入院しても急には改善しません。
したがって、この層(青い部分)は 基本的に一定で、入院中も大きく変化しない のが特徴です。
■ 急性期の疾患・治療による“変動する層”(赤い部分)
もう1つは、今回の入院原因となった“疾患の影響”で急性期に生じるADL低下 です。
-
病状の悪化
-
疼痛や倦怠感
-
手術後の一時的なADL低下
-
治療の影響による活動制限
これらは 治療の進行とともに改善していく層 であり、入院初日〜数日間で大きく動く部分です。
特に急性期病棟では、この赤い層が大きく、「急性期ほどB点数が高く、日数が経つにつれてB点数が低下(改善)する」というパターンになります。
急性期と包括期(慢性期)でのB点数の動きの違い
■ 急性期の入院経過
-
入院初日:赤い層(急性期のADL低下)が大きい
-
日数経過:治療が進むにつれて急速に改善(赤い部分が低下)
-
退院前:赤い部分による世話の手間は殆どなくなる
つまり、急性期では“入院初日のB点数が最も高く、その後は下がる” という典型的な右下下降の経過を描きます。
■ 包括期~慢性期の入院経過
-
もともとの身体機能低下(青い層)が大きい
- 赤い部分による影響はあまり大きくない
-
入院中の経過で廃用症候群が生じるなど入院期間が長期化すると、むしろ青い層が増加する
B項目は「患者のもともとの生活機能」と「急性期の身体的機能の悪化」の合算で決まる
元々のADL(基礎的な負荷)+ 急性期の変動(加算的な負荷)
-
基礎的なADLは入院してもほとんど変わらない
-
急性期の影響は短期間で動き、その後安定する
-
病棟の特性や患者像によって“赤と青の割合”が大きく異なる
| 病棟 | B項目が示すもの |
|---|---|
| 急性期 | 治療経過に伴う回復指標(短期的変化) |
| 地域包括ケア | 生活機能・介護量の把握(長期的支援軸) |
まとめ
-
急性期一般1では評価基準から除外されたにもかかわらず、記録のみ継続されている
-
記録・研修・確認作業といった現場の負担が依然大きい
-
入院4日目以降(非手術)、術後7日目以降(手術)は、前日と変わらない患者が6~7割
-
A項目が動かない日は、ほぼB項目も動かない
-
一方でA項目が3点以上変化したときだけ、B項目も同方向に動く
-
B項目の変動は“A項目の影響を受けた従属的変動” の傾向が強い
-
また、病棟特性(急性期・包括期)により 初日の点数が決まり、その後の推移はほぼ類似
今後の診療報酬改定(令和8年度)で考えられる方向性
日本病院会の要望やこれらのデータの傾向を踏まえると、令和8年度改定では次のような見直しが検討される可能性があると考えられます。
✔ B項目評価の廃止(急性期一般入院料1等、B項目評価が施設基準にない入院料における完全撤廃)
すでに急性期一般1では基準から除外されており、「評価に使わないのに記録だけ残る」という矛盾 が現場負担の最大要因となっている。→ データ収集段階が終われば、廃止の方向性は十分にあり得る。
✔ B項目の測定・評価時期の限定(毎日評価の見直し)
-
入院初日のみ評価
-
手術日のみ評価
-
入院3日目まで
-
週1回に限定、など、“B項目が動く可能性が高い時期だけ測定する方式” への移行も考えられる。














