本記事では、医療機関の皆様にとって非常に重要なテーマである「DPC/PDPSに関する診療報酬改定の内容」について、詳細に見ていきたいと思います。
今回のDPC/PDPSに関する診療報酬改定は、これまでの枠組みを大きく変えるような抜本的な見直しが多数盛り込まれております。病院経営に直結する非常に重要な内容となりますので、一つひとつのポイントを丁寧に整理しながら解説してまいります。
今回、DPCについて大きく改定がされたのは、主に以下の項目となります。
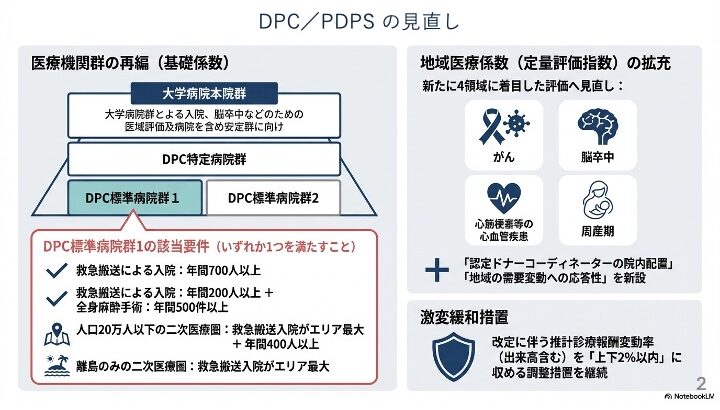
まずは「基礎係数の見直し」、次に「機能評価係数Ⅱにおける地域医療係数の見直し(定量評価指数および体制評価指数)」、そして「複雑性係数および効率性係数の見直し」です。さらに、激変緩和措置に関する内容も示されております。
本記事ではこれらの改定内容の詳細な解説に加えて、「令和10年度の次期改定に向けた布石」ともとれる予測についてもお伝えいたします。今後の病院経営戦略を立てる上で欠かせない情報となりますので、ぜひ最後までご覧ください。
動画も配信しておりますので、よろしければご覧ください。
Contents
基礎係数の抜本的見直し 〜DPC標準病院群が「1」と「2」へ区分化〜
まず初めに、今回の改定の中でも特に大きなトピックとなる「基礎係数の見直し」について解説いたします。

もともと、医療機関の基礎係数というのは、大きく3つのグループに分かれていました。具体的には「大学病院本院群」「DPC特定病院群」「DPC標準病院群」の3区分です。今回の改定においても、ベースとしてはこの3つの区分であるという考え方に変わりはありません。しかし、そのうちの「DPC標準病院群」について、今回新たに「1」と「2」の2つに分割されることになりました。これが今回の非常に大きな変更点となります。
従前の基礎係数の設定方法そのものは維持しつつ、DPC標準病院群のうち一定の要件を満たす医療機関については「標準病院群1」とし、それ以外の医療機関とは基礎係数の評価を明確に区分する形に変更されたのです。つまり、これまで同じ「DPC標準病院群」として扱われていた医療機関であっても、今後は設定された要件を満たせるかどうかによって、基礎係数の評価が分かれることになります。
DPC対象病院の皆様にとっては、ご自身の病院が「1」と「2」のどちらの区分になるのかが、実務上ならびに経営上、極めて重要になってきます。
では、具体的に「DPC標準病院群1」となるためには、どのような要件を満たす必要があるのでしょうか。

新たに設けられた要件は以下の4つとなります。この1から4のいずれか1つを満たしていると、DPC標準病院群1として届け出ることが可能となります。逆に言えば、この要件のいずれも満たせていない場合は自動的にDPC標準病院群2になるということになります。
・要件1:救急車等による入院が年間700人以上であること。
・要件2:救急車等による入院が年間200人以上であり、かつ、全身麻酔による手術件数が年間500件以上であること。
・要件3:救急車等による入院が年間400件以上であり、かつ、救急車等による入院数が二次医療圏で最大であること。
・要件4:救急車等による入院数が二次医療圏で最大であること。
これらの要件を詳しく見ていきますと、単純な救急患者の受け入れ件数だけでなく、救急対応と手術機能の両面から一定の急性期機能を評価しようとしている姿勢がうかがえます。たとえば要件1を満たせば、他の条件を問わず標準病院群1になることができます。また、要件3や要件4のように「二次医療圏で最大」という条件が含まれていることからは、単に件数の絶対値だけを見るのではなく、その医療機関が地域の中でどのような役割を担っているか、中核的な救急受け入れ機能を果たしているかという観点も重視されていることが分かります。今回の区分化は、救急医療への貢献度を大きな軸として評価しているということがはっきりと読み取れます。
そして、気になる基礎係数の数値(評価の区分)についてですが、DPC標準病院群1の要件を満たした場合、基礎係数は「1.0583」となります。一方で、要件を満たせずにDPC標準病院群2となった場合の基礎係数は「1.0283」となります。 数値としては0.03の差に見えるかもしれませんが、DPC病院にとっては、この基礎係数の差が全体の診療報酬額に掛け合わされるため、病院経営に直結する非常に大きなインパクトを持つ数値差となります。
なお、これらの基礎係数に関する見直しに伴う激変緩和措置についても設けられておりますので、今後の経営面への影響を最小限に抑えるための配慮はなされております。
機能評価係数Ⅱ(地域医療係数)の新たな評価軸
次に、機能評価係数Ⅱにおける「地域医療係数」の見直しについて解説してまいります。ここでも、評価の枠組みがより具体的かつ細分化される変更が行われています。
まず、地域医療係数のうち「定量評価指数」についてです。
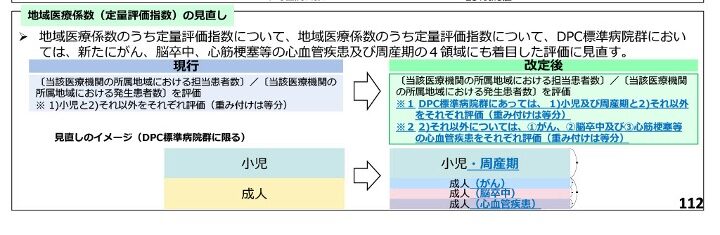
DPC標準病院群においては、評価対象が大きく変更されます。今までは「小児」や「成人」といった比較的大きな枠組みでの評価であったものが、今回は新たに以下の4つの領域にも着目した評価に見直されることになりました。
その4領域とは、「癌」「脳卒中」「心筋梗塞等の心血管疾患」そして「周産期」です。
つまり、小児と周産期、そして成人の部分は「癌」「脳卒中」「心血管疾患」という形で、より具体的な領域別の評価へと細分化されることになります。 重み付けに関しても変更の考え方が示されています。小児および周産期と、それ以外のそれぞれを評価することについて、重み付けはそれぞれ等分されます。そして、それ以外(成人領域)の部分について、癌、脳卒中、心筋梗塞等の心疾患をそれぞれ個別に評価し、その重み付けも等分とするような形に変更がされます。
この見直しによって、従来よりも疾患領域ごとの機能が見えやすくなります。標準病院群の評価においても、ご自身の病院がどの専門分野で地域医療に貢献しているのかが、より明確に診療報酬に反映される方向になったと言えます。特に、成人領域を一括りにせず、癌、脳卒中、心血管疾患に分けて評価する点は、急性期医療提供体制の実態をより細かく、精緻に見ていこうとする意図が感じられる改定内容として捉えることができます。
さらに、地域医療係数のうち「体制評価指数」についても、新たな項目が新設されました。

具体的には、以下の項目が追加されています。
・認定ドナーコーディネーターの院内配置
・地域の需要変動への応答性
これまでの評価項目に加えて、院内体制としてどのような整備がなされているか、また地域の医療需要の変動に対してどのように柔軟に対応できるかという点が、新たに評価対象となります。 「認定ドナーコーディネーターの院内配置」が新設されたことは、単なる日々の診療実績だけではなく、高度な医療を支えるための一定の体制整備そのものを評価に組み込む方向性を示しています。「地域の需要変動への応答性」が加わったことからは、平時の安定した医療提供だけでなく、地域社会で求められる役割の変化に対して機敏に対応できる組織力が重視されていることが読み取れます。
複雑性係数と効率性係数のパラダイムシフト
続いて、複雑性係数および効率性係数の見直しについてお話しします。これらの変更は、病院の在院日数のコントロールや医療資源の配分に直結するため、現場のマネジメントに大きな影響を与えるパラダイムシフトと言えます。
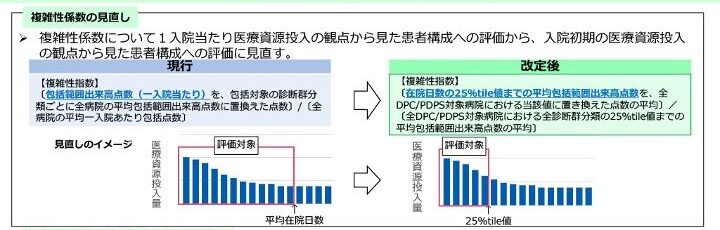
まずは「複雑性係数の見直し」についてです。 今回、複雑性係数については、1入院あたりの評価軸が大きく変わります。従来は「1入院あたり医療資源投入量の観点から見た患者構成への評価」として、入院期間全体を通して医療資源投入量がどれぐらいなのかという形で、包括範囲出来高点数を評価の対象にしていました。 しかし今後は、「入院初期の医療資源投入の観点から見た患者構成への評価」に見直されることになります。
具体的には、在院日数の25パーセンタイル値までの平均包括範囲出来高点数が、新たな評価の対象となります。これはつまり、入院期間を通じた総量ではなく、より入院初期の段階で集中的に投入されている医療資源量についての評価が、複雑性係数の評価として高まったということになります。 この見直しは、急性期入院医療において、入院早期に集中的な治療(医療資源の投入)を行い、状態を安定させて早期退院につなげるという方向性を強力に後押しする内容です。入院初期の診療密度や対応の重さがこれまでよりも係数評価に反映されやすくなるため、病院としては、患者構成だけでなく入院初期の診療実態との関係でも影響を受けることになります。
次に「効率性係数の見直し」についてです。 効率性係数についても、非常に重要な変更が行われます。
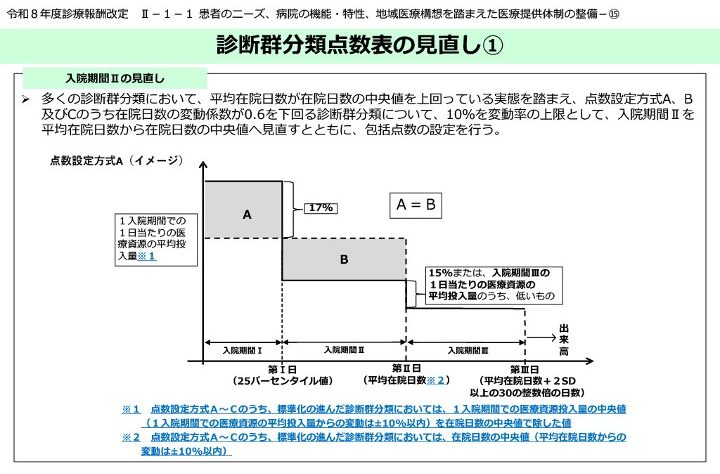
現在の実態として、平均在院日数が在院日数の中央値を上回っているというデータがあります。この実態を踏まえて、点数設定方式A、B、およびCのうち、在院日数の変動係数が0.6を下回る診断群分類について、10パーセントを変動率の上限とした上で、大きな見直しが入ります。
具体的には、入院期間Ⅱの考え方をこれまでの「平均在院日数」から「在院日数の中央値」へと見直すとともに、包括点数の設定を行うということになります。 ここで極めて重要なのは、基準が「平均値」から「中央値」へ変更されるという点です。平均値の場合は、一部の非常に長期にわたる入院症例のデータに引っ張られて数値が長めに出る傾向がありました。しかし、中央値へ変更されることで、より実態に即した在院日数の設定が行われる形になります。
その結果として、全体的に入院期間がこれまでよりも短くなる可能性が非常に高いと考えられます。入院期間Ⅱが短縮されるということは、それを超過する症例が増加するリスクを意味しており、そうなれば病院経営へのマイナスの影響も大きくなります。したがって、これまで以上に精緻で徹底した在院日数マネジメントや病床運用が、現場における喫緊の課題となってくるでしょう。
【考察】令和10年度改定に向けた布石?
ここまでは、今回のDPCに関する基本的な見直しの内容について解説してまいりました。最後に、私が今回の改定資料を見ていて、個人的に非常に気になった点、そして今後の病院経営を考える上で皆様にぜひお伝えしておきたい点についてお話ししたいと思います。
今回、厚生労働省が配信しているYouTube動画のうち、DPCの改定に関するものを拝見したのですが、そこで先ほど解説した「標準病院群1と2の区分化」についての説明のところで、厚労省の担当者の方がこのような趣旨の話をされていました。
「令和10年度以降、急性期一般入院基本料の届出を行う医療機関とすることを念頭に、データ収集を行う」
つまり、今回新たに設けられた「DPC標準病院群1の要件に関するデータ」の収集目的について、単なる今回の改定のための評価にとどまらず、将来的に急性期病院一般入院基本料の届出を行う医療機関とすることを念頭に置いている、というような意味合いのことを明確に仰っていたのです。
これはすなわち、どういうことを意味しているのでしょうか。 次回の診療報酬改定、つまり「令和10年度の改定」において、DPC標準病院群1になるための必須要件として、「急性期病院A」あるいは「急性期病院B」といった一般入院基本料のいずれかの届出をしていること、ということが条件になってくるということです。
次期改定を見据えた上で、自院の病床機能のあり方や、急性期医療としての立ち位置をどのように確立していくのか、今からしっかりと意識しておく必要があると言えるでしょう。 この点につきましては、また今後何か情報等が発表されましたら皆様に共有して、一緒に考えていければと思っております。
おわりに
本記事では、DPC/PDPSの診療報酬改定の内容について、基礎係数の標準病院群の区分化、地域医療係数の新たな評価軸、そして複雑性係数・効率性係数の入院初期評価や中央値へのシフトなど、多岐にわたる見直しのポイントを詳しく解説してまいりました。
今回の改定は、救急医療への貢献度や初期の集中的な医療資源投入、そして精緻な在院日数管理など、医療機関に対して対応を迫られる内容が多く盛り込まれています。一つひとつの係数見直しが病院の収益に直結するため、各医療機関におかれましては、実務上の運用を再確認していただくことが重要です。
本記事が皆様の病院経営のお役に立てたらなら幸いです。
最後までご覧いただき、ありがとうございました。














